Enfermedades Exantemáticas
Sin lugar a duda, las enfermedades exantemáticas e infecciones dermatológicas en niños son el coco cuando las tenemos que estudiar en pediatría y/o infectología durante nuestra carrera. Es por ello que hemos creado estos Mediscripts para que, de manera sencilla y clara, puedas estudiarlas y compararlas. Hemos resaltado además características que te pueden ayudar a distinguir una de otra y con las que podrás orientarte hacia un diagnóstico más certero.
Recuerda
El Sx. de Gianotti-Crosti o acrodermatitis papulosa eruptiva infantil se considera una reacción cutánea a una infección viral. Cursa con sintomatología respiratoria alta, linfadenopatía inguinal y axilar, hepato-esplenomegalia y exantema papular simétrico en cara, nalgas y superficies extensoras. Se autolimita en 4 semanas y se asocia actualmente al virus de Epstein-Barr.
Estas patologías tienen para empezar dos cosas en común: se presentan principalmente en pacientes pediátricos y cursan con exantema. Las características de este último son:
- Es una erupción cutánea.
- Aparece súbitamente.
- Es simétrico.
- Abarca grandes áreas de la piel.
Nos debe quedar claro que más del 65% de las enfermedades exantemáticas en edad pediátrica son infecciosas. De este porcentaje, el 72% son virales y el resto se deben a bacterias, espiroquetas y rickettsias. Otras causas de exantema son las reacciones farmacológicas o secundarias a enfermedades reumatológicas. El exantema súbito y los causados por enterovirus son las enfermedades exantemáticas más comunes a nivel mundial. Los exantemas que cursan con fiebre deben ser manejados aún con mayor atención, en especial ésta persiste por más de 5 días.
Enfermedades-Exantematicas-2020Recuerda
Púrpura palpable con necrosis central o hemorragia, fiebre < 24 hrs. de evolución, hipotensión y datos de choque y/o falla orgánica múltiple = Meningococcemia. Los casos fulminantes cursan con Sx. de Waterhouse-Friederichsen o necro-hemorrágica masiva de las suprarrenales.
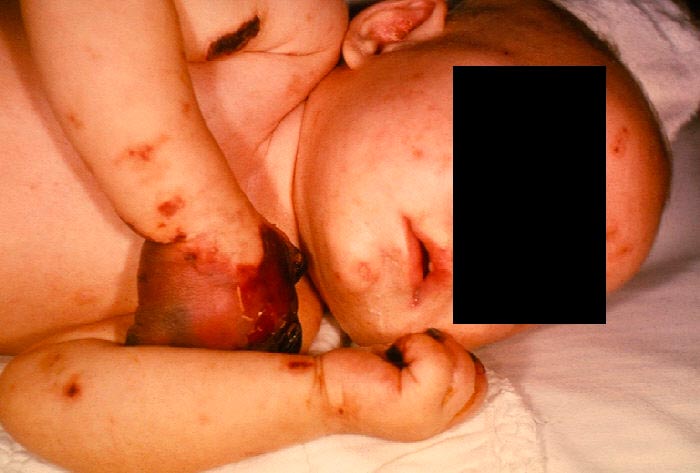
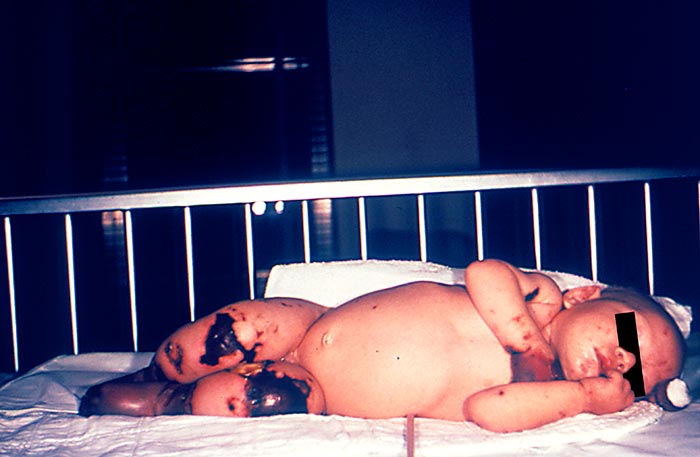
Eritema Multiforme Mayor
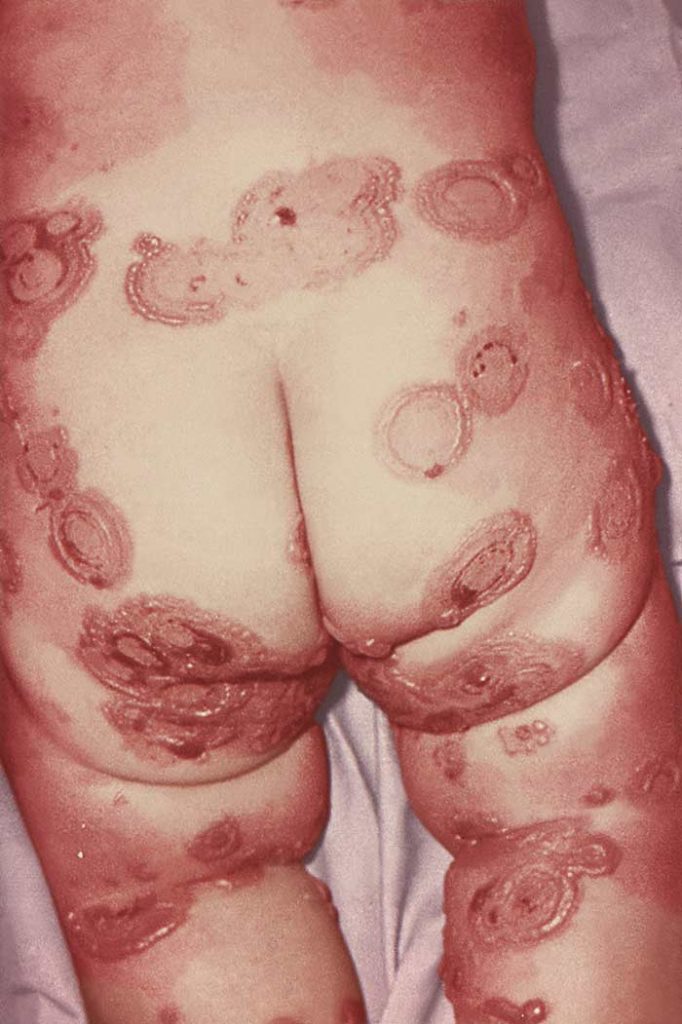
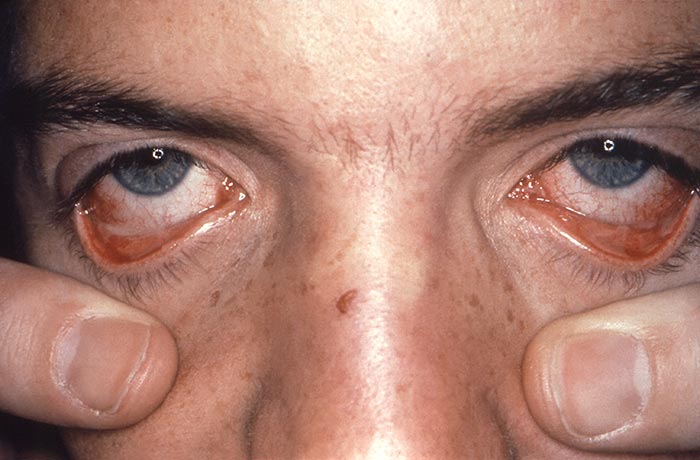
Mención especial requieren el Sx. de Stevens-Johnson (SSJ) y la necrólisis epidérmica tóxica (NET), o eritema multiforme mayor, los cuales ocurren principalmente por medicamentos y en particular por antibióticos. Los más frecuentemente asociados son el cotrimoxazol, las sulfas, cefalosporinas, quinolonas, penicilinas, carbamazepina, la fenitoína y los AINES. El tiempo transcurrido entre la ingesta del medicamento y la aparición del cuadro clínico varía entre 1 a 4 semanas.
El SSJ cursa con menos del 10% al 30% de la superficie corporal afectada y tiene signo de Nikolsky positivo. Inicia con un pródromo de 14 días con fiebre, tos, cefalea y artralgias; posteriormente se desarrollan ampollas y erosiones en mucosas (boca, genitales, faringe, laringe, conjuntivas), así como lesiones dérmicas en ojos, nariz y genitales, que evolucionan a vesículas que se desprenden. La NET es la forma más grave del eritema multiforme mayor. Afecta >30% de la superficie corporal y cursa con rash que abarca casi toda la piel y mucosas; además, a menudo presenta complicaciones (neumonía, hemorragia digestiva, insuficiencia renal) y tiene una mortalidad del 25-75%.
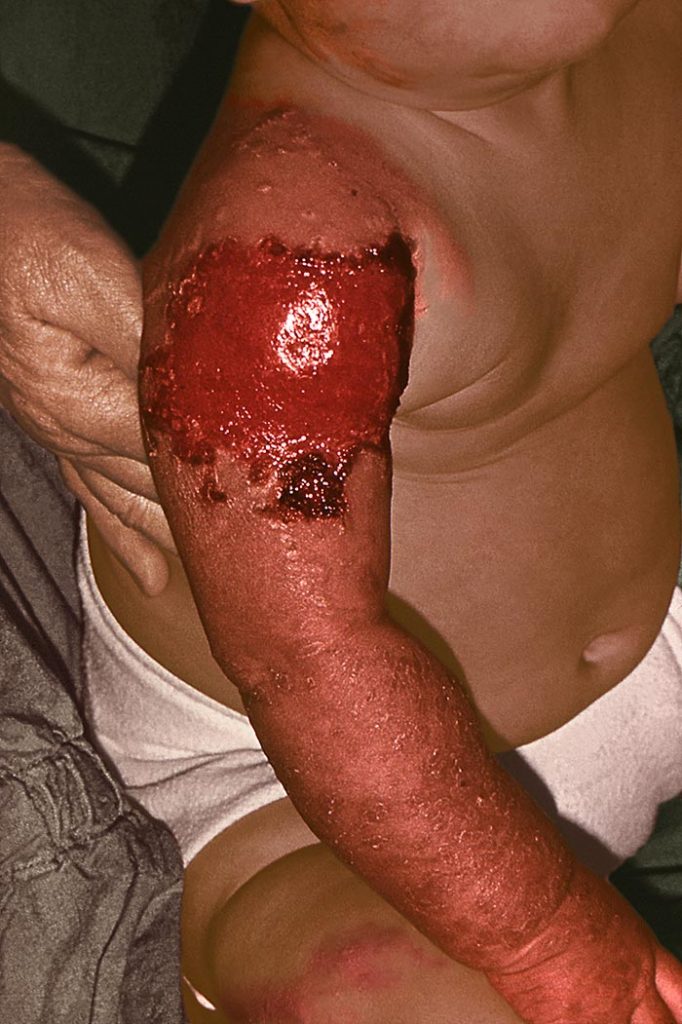
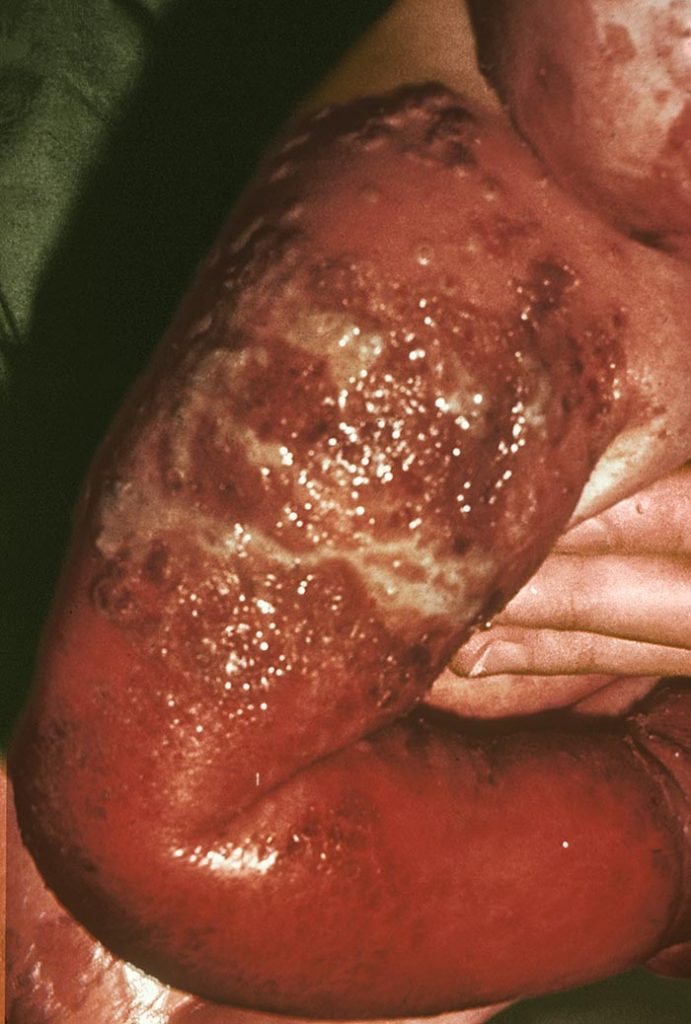
Recuerda
Tanto el SSJ como la NET cursan con afectación de mucosas y se debe buscar el antecedente de la ingesta de medicamentos. Su principal diferencial es el Sx. de la piel escaldada, el cual NO afecta a mucosas.
Sx. Estafilocócico de la Piel Escaldada
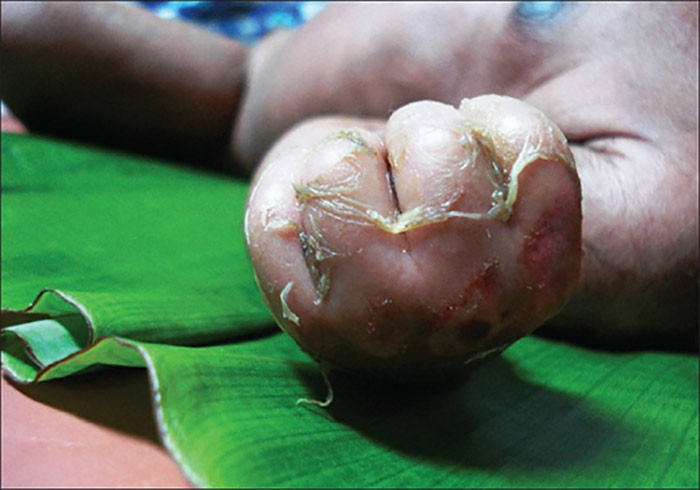
Se denomina también Sx. de Ritter y se presenta en recién nacidos, quienes son particularmente susceptibles a las toxinas exfoliativas por Staphylococcus aureus. Las toxinas actúan en la zona granulosa de la epidermis, lo que ocasiona alteración del complejo desmogleina-1 (proteína en los desmosomas) y la formación de ampollas frágiles y superficiales. El Sx. de la piel escaldada se presenta entre el día 3 y 7 día de vida y se acompaña de fiebre, irritabilidad, eritema peribucal y conjuntivitis. Ante la sospecha clínica se deben realizar cultivos de sangre, orina, nasofaringe, ombligo o cualquier foco probable de infección.
En los bebés afectados existe generalmente el antecedente de infección de vías respiratorias altas. El diagnóstico es clínico y puede ser confirmado mediante biopsia de piel. El tratamiento consiste en administración intravenosa de cloxacilina, oxacilina o nafcilina y en casos resistentes con vancomicina.
Recuerda
El síndrome de Ritter se presenta en recién nacidos con antecedente de infección de vías respiratorias altas y NO afecta mucosas (a diferencia del eritema multiforme mayor).
