Hipertensión Intracraneal Aguda: Diagnóstico y Manejo Inicial.

La hipertensión intracraneal aguda se define como una presión intracraneal (PIC) por arriba de 20 mmHg durante 5 a 10 minutos en un paciente que no está siendo estimulado. Son múltiples las patologías que pueden cursar con este síndrome, dentro de las que tenemos el evento cerebrovascular hemorrágico, el isquémico extenso y el traumatismo craneoencefálico. La hipertensión intracraneal aguda es una emergencia médica y requiere de diagnóstico y manejo oportuno e inmediato. Revisemos a continuación las claves para mantenerte actualizado en este tema.
Para determinar el flujo sanguíneo cerebral (FSC) es necesario dividir la presión de perfusión cerebral (PPC) entre las resistencias vasculares. Siendo la PPC la diferencia entre la presión arterial media (PAM) y la PIC; de ahí que al incrementarse la PIC, la PPC disminuya (ver fórmula abajo). El valor normal de la PPC es de 60 a 150 mmHg., por lo que valores por abajo de 60 mmHg. pueden ocasionar daño cerebral isquémico y por arriba de 150 mmHg. hiperemia y daño cerebral por hiperperfusión.
PPC = PAM – PIC
Para el adecuado funcionamiento cerebral se requiere de un flujo sanguíneo adecuado que proporcione al cerebro suficiente oxígeno y glucosa. Por ello, es necesario que el flujo se mantenga estable a pesar de las variaciones en la presión arterial sistémica o las resistencias intracraneales. Es por eso que existen mecanismos de autorregulación que logran, dentro de un amplio rango, que grandes variaciones en la presión arterial ocasionen mínimos cambios en el FSC.
La hipótesis de Monro-Kellie dicta que el espacio intracranial tiene un volumen fijo. Los tres componentes son el parénquima cerebral (1,400 ml.), sangre (150 ml.) y líquido cefalorraquídeo (150 ml.; LCR). Un incremento en el volumen de alguno de ellos va a ocasionar un aumento en la presión en los demás. Si los mecanismos de compensación se saturan, se genera un incremento en la presión intracraneal de manera desproporcionada al aumento de volumen. Cabe resaltar que los valores normales de la PIC oscilan entre 3 y 15 mmHg. y en la UCI son aceptados aún valores inferiores a 20 mmHg. Dentro de las etiologías del síndrome de hipertensión arterial tenemos:
- Traumatismo craneoencefálico
- Hidrocefalia
- Tumores
- Infecciones
- Procesos vasculares
- Encefalopatías que cursan con edema
Edema Cerebral en la Hipertensión Intracraneal Aguda
Se considera edema cerebral la acumulación de líquido en el espacio intersticial o intracelular. Con base en el mecanismo fisiopatológico podemos identificar tres tipos de edema cerebral:
Edema cerebral vasogénico
Es ocasionado por apertura de la barrera hematoencefálica con acumulación de líquido en el espacio intersticial. Ocurre en la patología tumoral y el absceso cerebral. Son de utilidad los corticoides al disminuir la permeabilidad de la barrera hematoencefálica.
Edema citotóxico
Se genera por acumulación de líquido intracelular al existir mal funcionamiento de las bombas de sodio y potasio de la membrana celular por hipoxia y/o isquemia celular. Ocurre en los infartos cerebrales y no responde a la administración de corticoides. El manejo consiste en revertir la isquemia que lo ocasiona.
Edema intersticial
Consiste en exudado de líquido cefalorraquídeo a través del epéndimo por aumento de la presión intraventricular. Ocurre en la hidrocefalia aguda y en la crónica con presión elevada. Se debe realizar derivación mediante drenaje ventricular externo o derivación ventriculoperitoneal.
Clínica del Paciente con Hipertensión Intracraneal Aguda
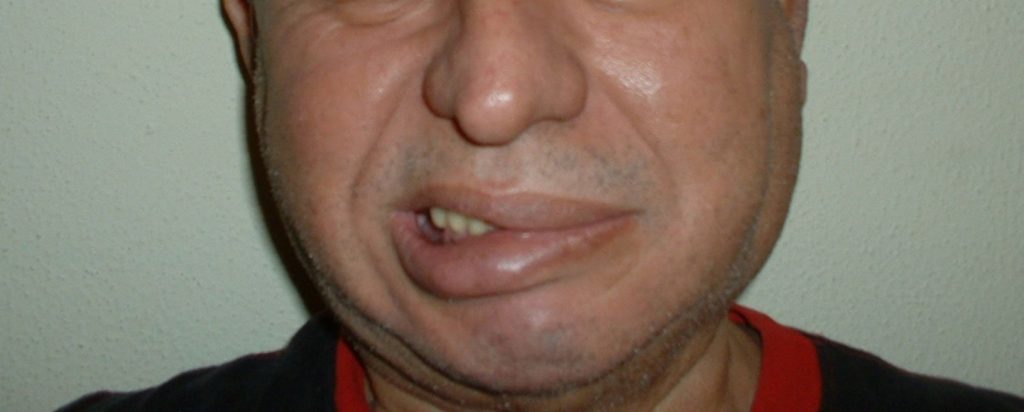
Tu paciente va a referir cefalea intensa y diplopía (si aún está consciente). A la exploración física encontrarás deterioro del estado de consciencia, vómito en proyectil y papiledema. En etapas avanzadas de hipertensión intracraneal con compromiso del FSC, podrás identificar la triada de Cushing: hipertensión arterial, bradicardia y alteraciones del ritmo respiratorio. Sin embargo, la tríada completa se presenta únicamente en el 30% de los casos.
| Respuesta ocular | Respuesta motora | Respuesta Verbal | Puntaje por criterio |
|---|---|---|---|
| No hay apertura ocular | Sin respuesta alguna | Sin respuesta alguna | 1 |
| Apertura a estímulos dolorosos | Postura de descerebración (extensión) | Sonidos incomprensibles | 2 |
| Apertura a la voz (comandos) | Postura de decorticación (flexión anormal) | Palabras inapropiadas o incoherentes | 3 |
| Apertura espontánea | Retiro al dolor (flexión normal) | Desorientada, Confusa | 4 |
| Localiza el estímulo doloroso | Orientada, conversa | 5 | |
| Obedece órdenes | 6 | ||
| Escala de Glasgow | |||
En los casos subagudos la cefalea empeora durante la noche. Esto es secundario a hipercapnia nocturna ocasionando vasodilatación cerebral, principalmente durante la fase REM del sueño. Además, el vómito en proyectil es de predominio matutino.
Cabe mencionar que en los lactantes puede no encontrarse edema de papila; sin embargo, podrás identificar abombamiento de la fontanela y diástasis de las suturas. Además, los pacientes pediátricos no presentan diplopia ya que eliminan más fácilmente la imagen del ojo afectado. Para ello inclinan la cabeza tratando de hacer coincidir las dos imágenes.
Síndromes de Herniación Cerebral
El aumento de la PIC ocasiona gradientes de presión entre los compartimentos del endocráneo, desplazando porciones del encéfalo contra estructuras rígidas óseas o durales. Ello genera déficit neurológicos, deterioro del nivel de consciencia e incluso la muerte del paciente. Revisemos los principales síndromes de herniación cerebral.

Herniación uncal
Ocurre más frecuentemente en lesiones temporales. El uncus del lóbulo temporal se hernia a través de la hendidudura tentorial con posible compresión del III par craneal y midriasis ipsilateral. La compresión del mesencéfalo genera hemiplejia contralateral y disminución progresiva del estado de consciencia.
Herniación subfacial
Se ocasiona un desplazamiento del parénquima cerebral por debajo de la hoz del cerebro o falx cerebri. Ello puede ocasionar compresión de la arteria cerebral anterior y ocurrir previo a una herniación transtentorial.
Herniación transtentorial o central
Se produce un desplazamiento hacia caudal de los hemisferios cerebrales y ganglios basales, con la compresión sucesiva del diencéfalo, mesencéfalo, protuberancia y bulbo. La herniación transtentorial inversa ocurre cuando las estructuras de la fosa posterior se hernian hacia arriba a través de la hendidura tentorial.
Herniación cerebelo-amigdalar
Las amígdalas del cerebelo se hernian a través del foramen magno, ocasionando compresión bulbar. El paciente presenta alteración del patrón ventilatorio, trastornos vasomotores y cardiacos y muerte súbita. Esta herniación puede ser ocasionada por punción lumbar cuando existe un incremento de presión intracraneal y se genera un gradiente de presión entre el cráneo y el espacio subaracnoideo lumbar.
Estudios en la Evaluación de la Hipertensión Intracraneal Aguda
El diagnóstico confirmatorio de hipertensión intracraneal en un paciente con clínica sugerente se realiza mediante monitorización de la PIC. Ello se hace utilizando sensores a nivel intraparenquimatoso, intraventricular, epidural o subdural. La onda de presión intracraneal depende de oscilaciones fisiológicas de la presión arterial. Es así como se produce una elevación de la PIC durante la sístole cardiaca y un descenso durante la inspiración, al facilitar esta última el retorno venoso.
| Tipo de monitoreo | Ventajas | Desventajas |
|---|---|---|
| Ventricular | Bajo costo Drenaje de LCR Facilidad de recalibración | El más invasivo Dificultad con la inserción debido a la compresión o desplazamiento de los ventrículos Poca exactitud en medición de catéteres bloqueados |
| Intraparenquimatoso | Facilidad de inserción especialmente en aquellos casos con ventrículos comprimidos | Difícil recalibrar Alteración de la medición con el tiempo Incapacidad para drenar LCR |
| Subaracnoideo | Facilidad de inserción Menos invasivo Menor riesgo de infección/hemorragia | Alteración de la medición con el tiempo Incapacidad para drenar LCR Menos preciso: a menudo se obstruyen con impurezas |
| Epidural | Facilidad de inserción Menos invasivo Menor riesgo de infección Menor riesgo de hemorragia: más seguro en pacientes con coagulapatía | Menos precisa: la dura madre puede reducir la presión Las mediciones varían con el tiempo Incapacidad para drenar LCR |
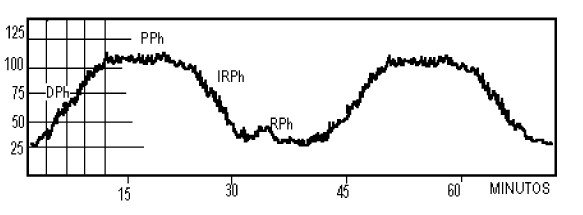
En un paciente con hipertensión intracraneal podrás observar valores elevados de presión, además de variaciones en la morfología de la ondas de Lundberg:
- Ondas A meseta o plateau: Son elevaciones mantenidas de la PIC por arriba de 50 mmHg durante 5 a 20 minutos. Son indicativas de compromiso de la autorregulación cerebrovascular.
- Ondas B: Se relacionan con alteraciones del ritmo respiratorio, en particular con la respiración de Cheyne-Stokes.
- Ondas C: En relación con variaciones en la presión arterial.
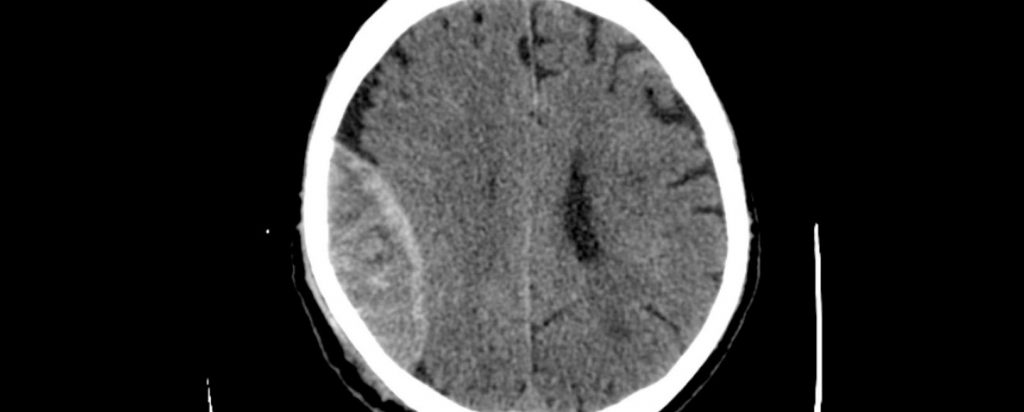
Por último, la TAC y RM te serán de utilidad en el diagnóstico etiológico de la hipertensión intracraneal, así como sus posibles complicaciones. Esto puede ser edema, desplazamiento o herniaciones, dilatación ventricular, swelling o vasoplejia venosa cerebral, etc.
Tratamiento de la Hipertensión Intracraneal Aguda
El tratamiento debe ir enfocado a resolver la causa primaria de la hipertensión intracraneal. Acorde a las últimas guías de la BTF, el objetivo en la reducción de la PIC deberá ser por debajo de 22 mmHg. En cuanto a las medidas generales, independientemente de la etiología, se recomienda elevar la cabecera del paciente a 30º para favorecer el retorno venoso y colocarlo en una posición de línea media. Se debe evitar la hipotensión arterial, la hipertermia e hiperglucemia. Inicia profilaxis anticonvulsiva.
Para el manejo específico de los pacientes con hipertensión intracraneal, en especial en casos secundarios a traumatismo craneoencefálico, el seguimiento de un protocolo particular con respecto a las medidas terapéuticas permite menos intervenciones y menor duración del tratamiento. A continuación mencionamos las diversas medidas terapéuticas para el manejo de la hipertensión intracraneal en el orden del protocolo sugerido.
Descompresión intracraneal
El paso inicial es determinar la necesidad de intervención neuroquirúrgica, como puede ser ventriculostomía o craniectomia con duraplastia para disminuir el volumen de LCR o descomprimir el cráneo, respectivamente. En pacientes con traumatismo craneoencefálico (TCE) la craniectomía descompresiva con evacuación de una lesión de masa focal es el tratamiento más importante para mejorar el pronóstico del paciente. En pacientes con evento cerebrovascular isquémico hemisférico importante y evidencia clínica y radiológica de edema maligno, la craniectomía descompresiva reduce la PIC y mejora el pronóstico.
Son factores de mal pronóstico en estos pacientes una edad mayor a 60 años, Glasgow preoperatorio <8, anisocoria preoperatoria, deterioro clínico temprano (<72 hrs. a partir del evento) e infarto de múltiples territorios. En los casos de hemorragia cerebral, la cirugía está indicada en pacientes con Glasgow 6-12, deterioro neurológico en la exploración, hemorragia lobar, hemorragia infratentorial mayor a 3 cm. de diámetro o aquellas menores a 3 cm. pero con efecto de masa importante y compresión del tallo cerebral.
Además, estará indicada la intervención en pacientes con obstrucción ventricular o su extensión, hidrocefalia, involucramiento del vermis cerebelar, hemorragia superficial, coágulo con volumen de 20-80 ml., pacientes relativamente jóvenes, y hemorragia que resulte en desplazamiento de la línea media o aumento de la PIC. A pesar de que la craniectomia descompresiva puede salvar la vida del paciente, este procedimiento tiene múltiples consecuencias a largo plazo sobre la función neurológica.
Sedación en la Hipertensión Intracraneal Aguda
Los pacientes con agitación y asincronía en el ventilador tienen una presión intratorácica mayor, lo que ocasiona un menor retorno venoso de la cabeza y con ello mayor PIC. La agitación aumenta la presión arterial sanguínea, lo que puede resultar en una mayor PIC en pacientes en el extremo de su curva de autorregulación. Por tanto, los pacientes con agitación y PIC elevada deben ser sedados; además, evita realizar evaluaciones neurológicas cada 10 minutos para no estimular al paciente y contribuir así a la elevación de la PIC.
Los fármacos de elección deberán ser de acción corta para poder descontinuarlos rápidamente cuando sea necesaria la evaluación neurológica. Por lo general se incluye un hipnótico y un analgésico. En pacientes hemodinámicamente estables y euvolémicos, el propofol en bolo inicial y posterior infusión continua IV. puede proveer de una sedación adecuada. Toma en cuenta que el propofol puede causar una baja en la PAM, lo que puede requerir el uso de vasoconstrictores o volumen para mantener una PPC adecuada. Por ello, en pacientes hemodinámicamente inestables, el midazolam puede ser una mejor opción dado sus efectos limitados sobre el ritmo cardiaco y la presión arterial.
Dado que el dolor es a menudo un factor que contribuye a la elevación de la PIC, especialmente en pacientes con TCE, el agregar fentanilo puede funcionar de manera sinérgica al propofol para alcanzar la meta terapéutica. Ten precaución con las inyecciones en bolo de opioides dado que puede haber una elevación paradójica de la PIC posterior a su aplicación. Ello ocurre secundario a un descenso de la PAM por la aplicación del opioide en bolo, lo cual a su vez eleva la PIC al dilatar los vasos sanguíneos para mantener el FSC.
Optimización de la presión de perfusión cerebral
En el espectro más bajo de la curva de autorregulación, la PPC es baja y existe una dilatación compensatoria de las arteriolas cerebrales, lo cual aumenta el volumen sanguíneo y subsecuentemente la PIC. Bajo este escenario es importante aumentar la PAM con un vasopresor como puede ser norepinefrina. Ello eleva la PPC con vasoconstricción leve arteriolar y disminución del volumen sanguíneo y la PIC.
En pacientes con TCE la presión sistólica deberá mantenerse ≥ 100 mmHg en pacientes entre 50-69 años y ≥110 mmHg para el resto de los casos. La recomendación para la PPC es entre 60 y 70 mmHg. Si la PAM y la PIC están elevadas en un paciente sedado, la reducción leve en la PAM puede llevar a una reducción de la PIC. Si la PAM está por arriba de 110 mmHg y la PIC >20 mmHg, la presión arterial debe ser reducida con cuidado usando un fármaco de acción corta como labetalol.
Es muy importante no reducir la PPC de tal manera que las arteriolas intracerebrales se dilaten y ello ocasione un aumento reflejo de la PIC. El nitroprusiato no debe ser utilizado para manejo de la hipertensión en pacientes con PIC elevada debido a que pueden generar vasodilatación intracerebral directa y con ello elevar la PIC.
Hiperventilación y Vasoconstricción en la Hipertensión Intracraneal Aguda
La hiperventilación ocasiona alcalosis respiratoria con un pH elevado y PaCO2 bajo. En casos de PIC elevada, la meta deberá ser una PaCO2 de 30 mmHg. Ello ocasiona vasoconstricción de las arterias intracerebrales y reducción de la PIC. El efecto máximo se logra a los 30 minutos; sin embargo, en las siguientes 3 horas éste diminuye debido a la capacidad compensatoria del LCR.
Por tanto, la hiperventilación deberá ser usada únicamente de manera transitoria como una medida temporal mientras se alistan otras medidas terapéuticas. Nunca indiques esta medida por tiempo prolongado, de manera profiláctica o una reducción por abajo de 30 mmHg. Esta medida, a pesar de ser la cuarta en el protocolo, puede ser implementada a lo largo de las medidas previas, mientras estas son establecidas.
Osmoterapia
Posterior a la intervención quirúrgica, la sedación adecuada y la hiperventilación pueden fallar en el control de la PIC y la optimización de la PPC. La medida inmediata a implementar en dichos casos es la osmoterapia. Indica manitol IV. en dosis de 1 a 1.5 gr./Kg. en infusión para 30 min. y repite cada 6 hrs. según se requiera para alcanzar una PIC adecuada.
Asegúrate que la dosis inicial de manitol IV. sea suficiente, en especial en una agudización de la PIC. De manera alternativa, puedes indicar solución salina hipertónica IV. En una situación aguda con una PIC demasiado elevada y herniación inminente, no tendría sentido una SS al 2% sin un bolo a 50 mL/hr. Dicha medida podría tardar días en elevar el sodio y el paciente fallecería. Por tanto, en dichas situaciones es recomendable indicar un volumen pequeño a una concentración alta en infusión a 15 min. Cabe mencionar que no todos los casos requiere un manejo tan agresivo.
Una concentración de sodio razonable es de 150 a 155 mEq/L durante el periodo con riesgo de herniación. La decisión de indicar manitol vs. solución salina hipertónica depende de la volemia del paciente y su función renal. En un paciente euvolémico y función renal adecuada, cualquiera de las dos opciones será adecuada para reducir la PIC. Sin embargo, el manitol no deberá ser utilizado en pacientes con hipovolemia y taquicardia sinusal debido a deshidratación prerrenal, dado que la diuresis osmótica podría empeorar la hipotensión.
Hipotermia Terapéutica
Es bien sabido que la hipotermia con mantenimiento de la temperatura a 33ºC ocasiona una reducción de la PIC. Sin embargo, la única evidencia de clase I sobre mejora en el pronóstico funcional y neurológico es la hipotermia terapéutica posterior paro cardiaco con fibrilación ventricular o taquicardia ventricular.
En pacientes con PIC elevada, la hipotermia disminuye la PIC pero no provee de un mejor pronóstico a largo plazo al paciente. Por el contrario, los efectos adversos de esta medida son hipokalemia, arritmias auriculares o ventriculares, hipotensión, estado procoagulante y riesgo elevado importante de infección, en especial aquellos casos asociados a ventilador o neumonía nosocomial.
Coma barbitúrico en la Hipertensión Intracraneal Aguda
Es una medida prácticamente en desuso debido a sus efectos secundarios importantes e inaceptables. Las pupilas pueden fijarse y dilatarse. Su efecto cardiosupresor ocasiona hipotensión grave y hace necesaria la aplicación de vasopresores. El aumento en la resistencia vascular sistémica causado por el uso de estos últimos puede ocasionar hipoperfusión y acidosis metabólica importante.
Una acidosis metabólica grave puede anular el efecto de los vasopresores y ocasionar una hipotensión refractaria con requerimiento de mayores dosis. Este ciclo vicioso lleva al paciente al paro cardiaco y muerte. Actualmente, los barbitúricos se utilizan únicamente en ciertas urgencias neuroquirúrgicas, tales como la ruptura intraquirúrgica de vasos intracraneales con PIC absolutamente refractaria.
Referencias Bibliográficas
Stocchetti N, Zoerle T, Carbonara M. Intracranial pressure management in patients with traumatic brain injury: an update. Curr Opin Crit Care. 2017;23(2):110-114.
Ragland, J., & Lee, K. (2016). Critical Care Management and Monitoring of Intracranial Pressure. Journal of Neurocritical Care, 9(2), 105-112.
Changoor, N. R., & Haider, A. H. (2015). Pharmacological and Surgical Treatment of Intracranial Hypertension. Current Trauma Reports, 1(3), 155-159.
Colton K, Yang S, Hu PF, et al. Intracranial pressure response after pharmacologic treatment of intracranial hypertension. J Trauma Acute Care Surg. 2014;77(1):47-53.
Rangel-castilla L, Rangel-castillo L, Gopinath S, Robertson CS. Management of intracranial hypertension. Neurol Clin. 2008;26(2):521-41, x.
Stevens RD, Shoykhet M, Cadena R. Emergency Neurological Life Support: Intracranial Hypertension and Herniation. Neurocrit Care. 2015;23 Suppl 2:S76-82.
Rowe AS, Goodwin H, Brophy GM, et al. Seizure prophylaxis in neurocritical care: a review of evidence-based support. Pharmacotherapy. 2014;34(4):396-409.
Stocchetti, N., & Maas, A. I. (2014). Traumatic Intracranial Hypertension. New England Journal of Medicine, 370(22), 2121-2130.