Absceso Hepático Amebiano y Piógeno: Diagnóstico y Tratamiento.

El absceso hepático es un proceso focal supurativo, poco frecuente y de mortalidad moderada (2-12%). Los principales patógenos responsables son bacterias y parásitos (Entamoeba histolytica) y dan lugar al absceso piógeno y amebiano, respectivamente. Revisamos a continuación las claves para su diagnóstico y tratamiento.
Absceso Hepático Piógeno
El absceso piógeno es el más frecuente (80 a 90% de los casos) y su patogenia reside en la transmisión de la infección a través de:
- Conducto biliar en la colangitis ascendente, estenosis biliar, litiasis o anastomosis bilioentericas (abscesos colangíticos).
- Diseminación hematógena desde otro foco infeccioso (meningitis, pericarditis, otitis media).
- Vía portal en procesos infecciosos abdominales, p.e. apendicitis o diverticulitis (absceso pileflebítico).
- Por contigüidad desde un foco séptico adyacente.
- Traumatismos no penetrantes y heridas con infección de hematomas.
- Contacto o extensión directa a partir de una infección próxima pero distinta de las vías biliares.
- Ingesta accidental de cuerpos extraños con perforación gastrointestinal.
- Procedimientos terapéuticos sobre lesiones hepáticas malignas.
Los más frecuentes son los abscesos criptogénicos (idiopáticos) y los colangíticos. La mayoría de los casos de absceso hepático piógeno son polimicrobianos; sin embargo, los principales gérmenes aislados son Escherichia coli y especies de Klebsiella, Proteus, Pseudomonas y Streptococcus, en particular S. milleri.
Así se presenta tu paciente
El cuadro se caracteriza por fiebre aguda en picos, dolor en hipocondrio derecho, vómitos, anorexia y, a menudo, shock. Además, en la mitad de los casos hay hepatomegalia, en un 30% ictericia y en el 20% ascitis. En los estudios de laboratorio podrás encontrar anemia, leucocitosis, aumento de la VSG y, dentro de las pruebas funcionales hepáticas, es característica la elevación de la fosfatasa alcalina. En el 50% de los casos de absceso hepático piógeno es posible identificar el patógeno mediante hemocultivo. El ultrasonido hepático es el estudio diagnóstico de imagen de elección, siendo posible la identificación de abscesos de hasta 1 cm.
Este estudio sirve así mismo para guiar la punción y aspiración con aguja de la lesión. La tomografía tiene una sensibilidad prácticamente del 100%, sin embargo, su costo es más elevado.
Tratamiento del Absceso Piógeno
El tratamiento consiste en antibioticoterapia contra el o los patógenos causantes del absceso piógeno. Los antibióticos de amplio espectro se administran IV por dos semanas y un mes por vía oral. Además, en la mayoría de los casos se requiere del drenaje percutáneo y, ante obstrucción de la vía biliar, la descompresión por vía endoscópica o transhepática. El drenaje quirúrgico está indicado en abscesos multiloculados, múltiples, ante un foco infeccioso activo (p.e. colecistitis enfisematosa), o debido a una localización posterior o superior de la lesión.
Absceso Hepático Amebiano
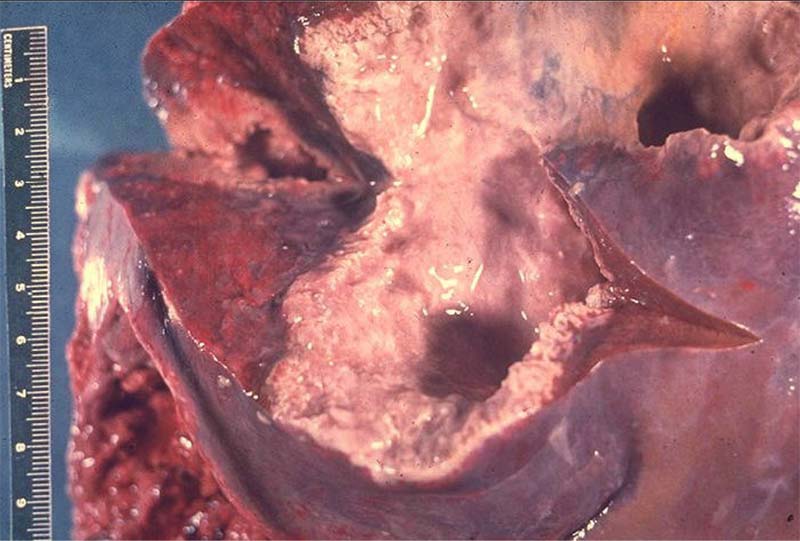
El absceso amebiano es ocasionado por la necrosis enzimática de hepatocitos, con formación de múltiples microabscesos que generalmente confluyen para formar una cavidad única. El contenido del absceso es líquido, homogéneo y de color blanco o en “pasta de anchoas”. Es más frecuente en América del Sur, Centroamérica, Estados Unidos y México (8.4%), siendo la manifestación extraintestinal más frecuente de la amebiasis. La susceptibilidad al desarrollo de un absceso hepático amebiano se ha relacionado con la presencia del HLA-DR3.
Otros factores de riesgo son estados con afectación de la inmunidad celular, tales como las edades extremas, el embarazo, los esteroides, las neoplasias y la desnutrición. El absceso amebiano se presenta principalmente en adultos hombres entre los 20 y 40 años de edad. Posterior a la infección por E. histolytica, sus quistes pasan a través del tracto gastrointestinal hasta el colon, donde se convierten en trofozoítos. Ahí es donde invaden la mucosa, con la formación de úlceras en forma de botella, y llegan mediante la circulación portal al hígado con el consiguiente desarrollo de un absceso hepático.
El periodo de latencia entre la infección intestinal y la hepática puede ser de varios años y menos del 10% de los pacientes refieren el antecedente de una disentería amebiana.
Así se presenta tu paciente
El cuadro clínico del absceso amebiano se caracteriza por dolor en hipocondrio derecho, fiebre moderada vespertina o nocturna, escalofríos, diaforesis, mialgias y malestar general. En ocasiones hay presencia de amebomas intestinales que se presentan como masas ileocecales. En el 80% de los casos el absceso es único y se localiza en el lóbulo derecho, con pus estéril en pasta de anchoas y amebas en la pared de la lesión.
Estudios que serán de utilidad
En los estudios de laboratorio se suele encontrar una leucocitosis moderada (90%), anemia (30%), reacción leucemoide (5%), elevación de la fosfatasa alcalina (en fase crónica) y de las bilirrubinas (30%). Son de utilidad los anticuerpos séricos, siendo positivos en el 92 a 97% de los pacientes. Se debe tomar en cuenta que las pruebas serológicas pueden ser negativas en los primeros siete días, mientras que un 25% de los pacientes no infectados tendrán anticuerpos positivos contra E. histolytica debido a una infección previa. La prueba más sensible es la hemaglutinación indirecta.
Otras pruebas menos sensibles, pero de utilidad en áreas endémicas, son la difusión en agar gel y la contrainmunoforesis. Estas últimas dos pruebas se mantienen positivas únicamente por 6 a 12 meses, ayudando al diferencial de una infección previa. Se requiere del estudio serológico en todo paciente con imagen sugerente de absceso hepático en el ultrasonido o TAC para confirmar el diagnóstico. Por el contrario, dichos estudios no son de utilidad en caso de reinfección o en el seguimiento del paciente.
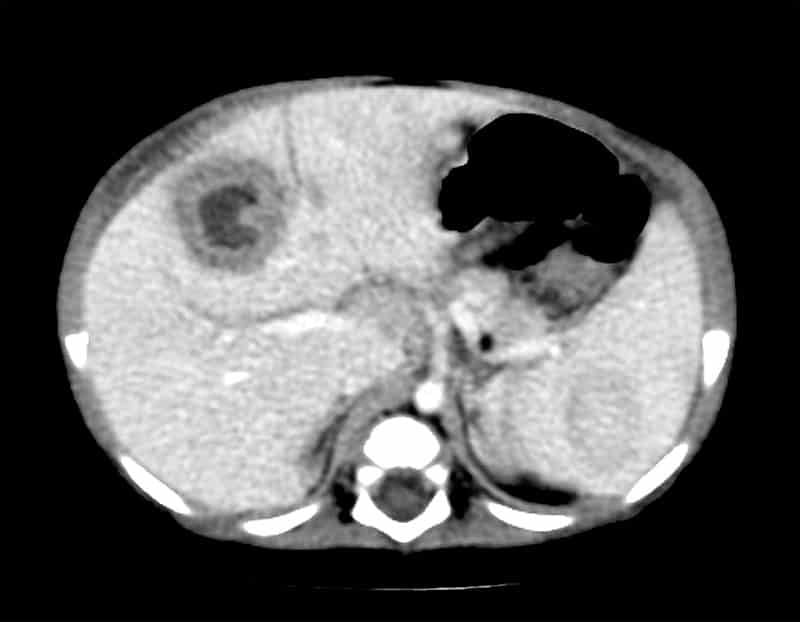
En la radiografía de tórax es posible el hallazgo de elevación del hemidiafragma y/o derrame pleural derecho. En la identificación de la lesión son de utilidad el ultrasonido y la TAC, sin embargo, no sirven para diferenciar un absceso hepático amebiano de uno piógeno. Los siguientes datos ultrasonográficos sugieren la necesidad de realizar otros estudios de imagen:
- Sombra en cuña con refracción.
- Lesión focal hepática discreta.
- Enfermedad en espacio pleural o en el parénquima pulmonar.
- Flujo venoso distorsionado o ausente.
- Patrones anormales del doppler.
- Trombosis venosa.
Para diferenciar un absceso amebiano de uno piógeno es de utilidad la gammagrafía con galio. En dicho estudio los abscesos amebianos se observan fríos con un borde brillante, mientras que los piógenos son calientes.
Tratamiento del Absceso Amebiano
El tratamiento del absceso hepático amebiano consiste en metronidazol 750 mg cada 8 hrs. VO por 5 a 10 días. Ante la presencia de intolerancia al metronidazol se puede indicar tinidazol u ornidazol 60 mg/kg/día (máximo 2 gr) por 10 días; o nitazoxanida a dosis de 500 mg c. 12 hrs. por 10 días. E. histolytica depende de una alcohol deshidrogenasa dependiente de hierro para su cascada glucolítica. Por tanto, se recomienda la ingesta de alimentos ricos en hierro. Posterior al tratamiento con metronidazol es recomendable la administración de un amebicida intraluminal. Se puede indicar paromomicina 20 a 35 mg/kg/día dividido en tres dosis por 7 días para erradicar las amebas intestinales.
Otros amebicidas intestinales de utilidad son el yodoquinol y el furoato de diloxanida. La punción percutánea está indicada ante la persistencia de sintomatología, datos que sugieran la ruptura inminente del absceso, localización en el lóbulo hepático izquierdo, embarazadas y contraindicación al metronidazol, así como complicaciones pleuropulmonares. El drenaje laparoscópico más antibioticoterapia está indicado como alternativa al tratamiento médico en pacientes seleccionados o posterior al fracaso del drenaje percutáneo.
La laparotomía está indicada ante la sospecha de ruptura del absceso hacia la cavidad peritoneal o si no se dispone del equipo o personal para realizar la punción percutánea o cirugía laparoscópica. El absceso hepático amebiano no complicado tiene una tasa de mortalidad menor al 1%, mientras que en los casos complicados puede llegar a ser de hasta un 20%. Los factores de mal pronóstico son la presencia de abscesos múltiples, volumen del absceso > 50 ml, elevación del hemidiafragma derecho o derrame pleural en la radiografía de tórax, encefalopatía, bilirrubina > 3.5 mg/dl, Hb < 8 gr/dl, albúmina < 2 gr/dl y la presencia de diabetes mellitus.
Referencias Bibliográficas
S. LODHI et al. Features distinguishing amoebic from pyogenic liver abscess: a review of 577 adult cases. Trop Med and Int Health 2004; 9, 6: 718–232.
Lübbert C, Wiegand J, Karlas T. Therapy of Liver Abscesses. Viszeral medizin. 2014;30(5):334-41.
SEETO RK et al. Pyogenic liver abscess. Medicine (Baltimore) 1996; 75: 99-1133.
RAHIMIAM J et al. Pyogenic Liver Abscess. Recent Trends in etiology and mortality. Clin Infect Dis 2004; 39: 1654 – 594.
WING CHIU et al. Audit of Management of pyogenic liver abscess in a terciary referral hospital. Surgical Practice 2008; 12: 7-105.
KRIDGE JE et al. Liver abscesses and hydatid disease. Brit Med Journal 2001; 322:537-40 6.
JOERG BLESSMANN. Hepatic ultrasound in a population with high incidence of invasive amoebiasis: evidence for subclinical, self-limited amoebic liver abscesses. Trop Med and Int Health 2003; 8(3): 231–37.
HUANG CJ et al. Pyogenic hepatic abscess: changing trends over 42 years. Ann Surg 1996; 223: 600–98.
ROWAN W et al. Benign conditions of the liver. Surgery 2006; 25(1): 22-79.
HERRERA GOMAR M et al. Absceso hepático amibiano. Médica Sur México 2003; 10 (1): 35-7.10.
KIMURA K et al. Amebiasis: modern diagnostic imaging with pathological and clinical correlation. Semin Roentgenol. 1997;32:250–275.11. BAZÁN
PORTOCARRERO S et al. Drenaje Percutáneo de absceso piógeno hepático: eficacia del manejo. Rev. Gastroenterol. Perú 2003; 23 (1): 17-2112.
HAQUE R et al. Amebiasis. N Engl J Med 2003; 348:1565–7313.
HUGHES MA et al. Infections of the liver. Amebic liver abscess. Infect Dis Clin North Am 2000; 14: 65-8214.
LUIGIA ELZI, MD et al. Low Sensitivity of Ultrasonography for the Early Diagnosis of Amebic Liver Abscess. Am J Med 2004; 117: 519-2215.
PEARCE NW et al. Non-operative management of pyogenic liver abscess. HPB 2003; 5: 91–5.16. A.H.
MOHSEN. Liver abscess in adults: ten years experience in a UK centre. Q J Med 2002; 95:797–80217.
MALTZ G & KNAUER CM. Amebic liver abscess: a 15-year experience. American Journal of Gastroenterology 1991 ; 86 : 704–710.18.
WANG J-H et al. Primary liver abscess due to Klebsiella p. Clin Infect Dis 1998; 26: 1434-8.19.
GIORGIO A et al. Pyogenic liver abscess: 13 years of experience in percutaneous needle aspiration with US guidance. Radiology 1995; 195: 122-124