Espondilitis Anquilosante: Diagnóstico Diferencial en la Lumbalgia Crónica.

La lumbalgia crónica es muy común en todo el mundo, siendo la espondilitis anquilosante una causa infrecuente pero bien establecida de este padecimiento. Se considera un padecimiento autoinmune, progresivo, sistémico, inflamatorio e incapacitante. Debemos considerarlo dentro de los diagnósticos diferenciales de la lumbalgia, en especial en pacientes hombres jóvenes. A continuación te ofrecemos las claves diagnósticas para que no dejes escapar ni un solo caso más en la consulta.
La espondilitis anquilosante tiene una prevalencia aproximada de 0.9% de la población, con un pico de presentación entre los 15-40 años con una incidencia 5:1 en varones. Es multifactorial, con una carga genética de hasta del 80% de positividad para el complejo mayor de histocompatibilidad HLA-B27 (human leucocyte antigen).
El Rol de la Inmunidad
El HLA-B27 forma parte del complejo mayor de histocompatibilidad clase I que está encargado de la presentación de péptidos a los linfocitos T, induciendo una respuesta inmune innata. Existen factores ambientales, tales como las infecciones por Yersinia, Shigella, Salmonella, Campylobacter y Chlamydia. Estos patógenos muestran mimetismo molecular con ligandos constitutivos propios de las articulaciones, activando linfocitos T CD8 y provocando daño tisular.
La función anormal de las células presentadoras de antígeno (células dendríticas y macrófagos) ha sido implicada en la patogénesis. El HLA-B27 se relaciona con la producción de IL-17, a través de la interacción con el receptor similar a inmunoglobulina 3DL2 (KIR3DL2) en células T CD4+. O bien, mediante el exceso de producción de IL-23 mediada por la respuesta al estrés en el retículo endoplásmico. Las células T CD8+ autorreactivas también pueden reconocer los péptidos artritogénicos mostrados por HLA-B27. El HLA-B27 genera una respuesta inmune que promueve las influencias microbianas en el intestino, contribuyendo a la inflamación y conduciendo a la producción de IL-23 y otras citoquinas.
Estas citoquinas pueden actuar sobre células T Th17 y γβ, células T CD4+ o CD8+, mastocitos, neutrófilos y otras células inmunes innatas. Ello promueve la producción de IL-17, IL-22, factor de necrosis tumoral α (TNF-α) interferón-γ y otras citoquinas y quimiocinas. La respuesta a IL-23 puede ser alterada adicionalmente por la influencia de alelos de riesgo, es decir, por influencias genéticas. La IL-17 y la IL-23 han sido implicadas en la entesitis, IL-22 en la osteoproliferación. Por su lado, TNF-α e IL-17 en la sinovitis, la destrucción ósea y la inflamación intestinal.
Presentación Clínica
El curso de la enfermedad es variable con periodos de exacerbaciones y lumbalgia. Esta se caracteriza por ser crónica insidiosa, acompañada frecuentemente de dolor en glúteos a nivel de las articulaciones sacroilíacas.
| Claves de la Presentación Clínica de la Espondilitis Anquilosante |
|---|
| Edad de inicio < 45 años |
| Duración > 3 meses |
| Inicio insidioso |
| Rigidez matutina >30 minutos |
| Mejora con la actividad física |
| No mejora con el reposo |
| Despertares continuos por la noche |
| Dolor alternante en glúteos |
Estudios Diagnósticos
Ningún dato de laboratorio es diagnóstico de espondilitis anquilosante. Por tanto, su diagnóstico se establece según los criterios clínicos y radiológicos.
Hemograma
Suele presentar elevación de VSG o PCR, aunque no siempre se correlaciona con la actividad clínica y puede ser normal hasta en un 20% de los casos. Como en cualquier enfermedad autoinmune crónica, puede presentar anemia normocrómica normocítica.
Inmunología
En la raza blanca, el 95% de los casos tienen antígenos leucocitarios humanos B27 (HLA-B27) positivos. Sin embargo, dicha determinación no es un criterio diagnóstico, ni su negatividad excluye la enfermedad. Son negativos el factor reumatoide y los ANA. Puede haber aumento de las inmunoglobulina A en suero.
Líquido sinovial
De características inflamatorias con pleocitosis variable (>50% polimorfonucleares).
Criterios Diagnósticos de la Espondilitis Anquilosante
En 2009, el ASAS-Group formuló criterios de clasificación para la espondiloartritis axial, basándose en criterios de imagen, clínicos y de laboratorio. El diagnóstico se establece en personas que han presentado lumbalgia durante 3 o más meses consecutivos antes de los 45 años de edad, presencia de sacroileítis confirmada por resonancia magnética o radiografía simple y al menos un dato de laboratorio característico de la espondiloartritis.
Diagnóstico por Imagen
La sacroileítis bilateral es el cambio radiológico más común y temprano, el sistema de Nueva York establece el grado de afección de la articulación sacroiliacas.
| Criterios de New York para evidencia radiológica de sacroileítis. | ||
|---|---|---|
| 0 | Normal | Márgenes limpios sin esclerosis |
| 1 | Sospecha | Sospechosa sin anormalidades definitivas |
| 2 | Sacroileítis mínima | Evidencia de esclerosis y erosiones mínimas sin cambios en aptitud del espacio articular |
| 3 | Sacroileítis moderada | Esclerosis definitiva en ambos lados de la articulación, erosiones y ensanchamiento de espacio interóseo |
| 4 | Anquilosis | Obliteración articular completa con o sin esclerosis residual |

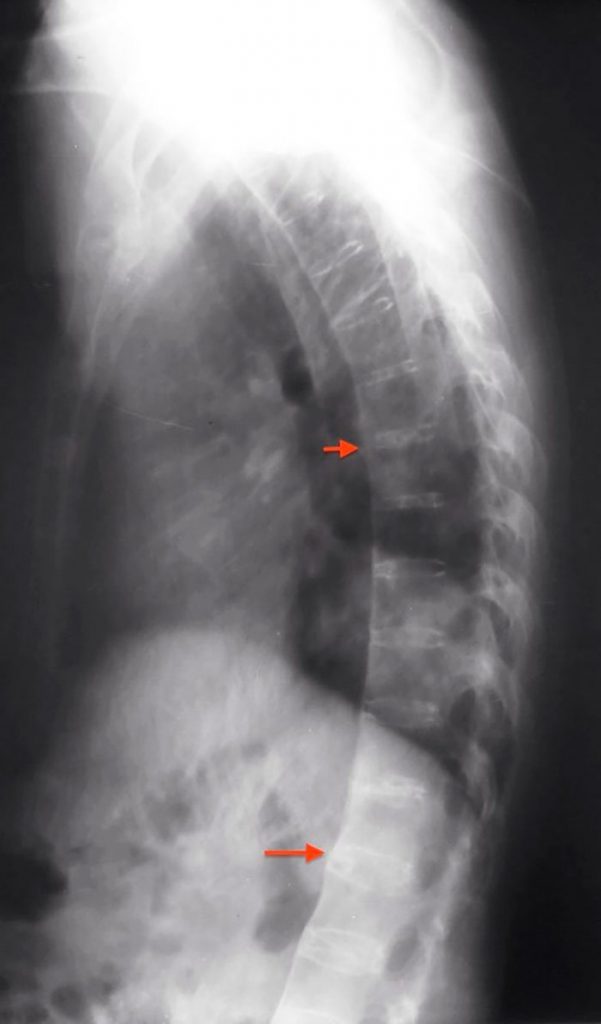
La columna vertebral también sufre cambios radiológicos, los más característicos son a nivel lumbar, dorsal y cervical. Incluyen lesiones erosivas marginales de las esquinas de los cuerpos vertebrales, con esclerosis adyacente del hueso reactivo conocidas como «esquinas brillantes».

Uno de los cambios más característicos a lo largo de toda la columna es el encuadramiento de los cuerpos vertebrales por reabsorción de hueso. Ello causa erosión de sus superficies cóncavas y la formación de puentes óseos entre las vértebras adyacentes llamados «sindesmofitos». Al formarse sindesmofitos bilaterales, la apariencia radiográfica es la de una columna en forma de «caña de bambú».
Manifestaciones Extraarticulares
La uveítis anterior aguda tiene una prevalencia de 30 a 40% en pacientes con espondilitis anquilosante. Los ataques típicos son abruptos y unilaterales, con intensa hiperemia perilimbal, dolor, fotofobia y deterioro visual. Los ataques posteriores pueden afectar al ojo contralateral.

La psoriasis se presenta en más del 10% y enfermedad inflamatoria intestinal en el 5 al 10% de los pacientes con espondilitis anquilosante, siendo la enfermedad de Crohn más frecuente que la colitis ulcerosa. La osteoporosis de la columna vertebral y de los huesos periféricos es común. La combinación de rigidez espinal con la formación de sindesmofitos y osteoporosis dentro del hueso trabecular contribuye a una tasa de fractura espinal que llega al 10% entre estos pacientes y está asociado a un alto riesgo de lesión de la médula espinal.

La aparición súbita de nuevo dolor de cuello o de espalda en un paciente con espondilitis anquilosante debe inducir una búsqueda de fractura, incluso en ausencia de trauma por medio de tomografía computarizada (TC). Se piensa que la pérdida ósea es el resultado de la inflamación y se ha documentado en pacientes con espondiloartritis axial no radiográfica.
Tratamiento de la Espondilitis Anquilosante
Los objetivos del tratamiento para la espondiloartritis axial incluyen reducir los síntomas, mejorar y mantener la flexibilidad espinal y la postura normal. De igual manera, se busca reducir las limitaciones funcionales, mantener la capacidad de trabajo y disminuir las complicaciones asociadas con la enfermedad.
Los AINEs, incluidos los inhibidores selectivos de la ciclooxigenasa 2, son el tratamiento farmacológico de primera línea para el dolor y la rigidez. Se recomienda el tratamiento continuo con AINEs para la enfermedad sintomática persistentemente activa, con dosis ajustadas de acuerdo con la gravedad de los síntomas. No se prefiere ningún AINE en particular en términos de eficacia. Deben tenerse en cuenta los riesgos de efectos cardiovasculares, gastrointestinales y renales de estos medicamentos.
Uso de Corticoesteroides
En adultos con espondilitis anquilosante, enfermedad axial estable y entesitis activa a pesar del tratamiento con AINEs, recomendamos condicionalmente el uso de glucocorticoides parenterales, administrados localmente sin tratamiento con glucocorticoides locales. Deben evitarse las inyecciones peritoneales de tendones de Aquiles, patelar y cuádriceps.
Fármacos Modificadores de la Enfermedad
Para los pacientes cuyos síntomas no pueden ser controlados por el tratamiento con AINEs se recomienda el uso de inhibidores del TNF.
Etanercept
El etanercept es de primera línea ya que actúa inhibiendo la respuesta competitiva de la unión del TNF-α a los receptores de TNF de la superficie celular, lo que genera un TNF-α biológicamente inactivo. Se asocia a una disminución en los niveles séricos de PCR y con una mejoría y regresión significativas de las lesiones inflamatorias activas de la columna y sacroiliacas.
Adalimumab
Es un anticuerpo monoclonal IgG 100% humano que está dirigido contra el TNF-α. Neutraliza su función biológica al bloquear su interacción con los receptores p55 y p57 en la superficie celular, atenuando sus efectos proinflamatorios.
Referencias Bibliográficas
Ward MM, Deodhar A, Akl EA, et al. American College of Rheumatology/Spondylitis Association of America/Spondyloarthritis Research and Treatment Network 2015 Recommendations for the Treatment of Ankylosing Spondylitis and Non Radiographic Axial Spondyloarthritis. Arthritis Rheumatol. 2016;68(2):282-98.
Callhoff J, Sieper J, Weiß A, Zink A, Listing J. Efficacy of TNFα blockers in patients with ankylosing spondylitis and non-radiographic axial spondyloarthritis: a meta-analysis. Ann Rheum Dis. 2015;74(6):1241-8.
De winter JJ, Van mens LJ, Van der heijde D, Landewé R, Baeten DL. Prevalence of peripheral and extra-articular disease in ankylosing spondylitis versus non-radiographic axial spondyloarthritis: a meta-analysis. Arthritis Res Ther. 2016;18:196.
Taurog JD, Chhabra A, Colbert RA. Ankylosing Spondylitis and Axial Spondyloarthritis. N Engl J Med. 2016;374(26):2563-74.





