Reanimación Neonatal: Factores de Riesgo, Indicaciones y Algoritmos.
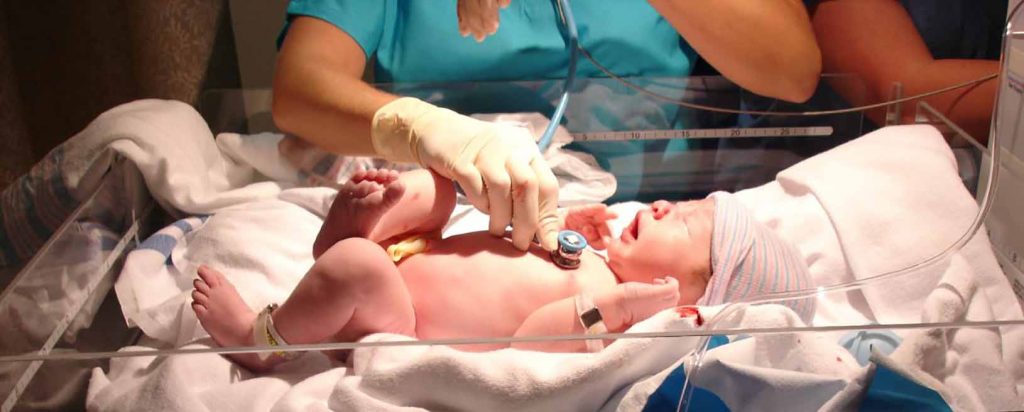
El parto se acompaña de múltiples cambios fisiológicos en el recién nacido que le permiten la transición de la vida intrauterina a la extrauterina. En la mayoría de los casos ello ocurre sin mayor dificultad; sin embargo, en un 10% de los casos se requerirá de algún tipo de intervención, aumentando este porcentaje a menor edad gestacional. Revisamos a continuación las claves de la reanimación neonatal.
Los pacientes que tienen más probabilidades de requerir reanimación neonatal se pueden identificar por la presencia de uno o más de los siguientes factores de riesgo. Dentro de los factores maternos, tenemos una edad avanzada o muy joven, diabetes mellitus o hipertensión materna, consumo materno de sustancias o antecedentes de muerte fetal intrauterina o muerte neonatal temprana.
Los factores de riesgo del producto son prematurez, postérmino, anomalías congénitas, restricción del crecimiento intrauterino o gestaciones múltiples. Las anomalías placentarias que incrementan el riesgo de requerir reanimación neonatal son la placenta previa o desprendimiento de placenta normoinserta, así como la presencia de oligohidramnios o polihidramnios.
Las complicaciones del parto asociadas a un mayor riesgo de requerir reanimación neonatal son situación transversa o presentación de nalgas, corioamnionitis, líquido amniótico meconial, asfixia prenatal con patrón de frecuencia cardíaca fetal anormal, administración materna de un narcótico dentro de las cuatro horas previas al nacimiento, partos que requieren instrumentación o cesárea. El equipo necesario debe montarse antes del nacimiento del recién nacido de alto riesgo de la siguiente manera:
- Cuna radiante encendida
- Fuente de oxígeno está abierta con un flujo adecuado.
- Aparato de succión funcionando correctamente
- Laringoscopio funcional con una luz brillante
- Máscara de reanimación neonatal con bolsa muestra un sellado adecuado y generación de presión.
Para aprender más sobre la técnica de preparación de la cuna radiante te recomendamos esta publicación.
Valoración Inicial
La valoración inicial se basa primeramente en responder a estas tres preguntas:
- ¿Es una gestación a término?
- ¿Tiene buen tono muscular?
- ¿Está respirando y/o llorando?
Si la respuesta a las tres preguntas es afirmativa, el recién nacido no necesita reanimación neonatal, no debe separarse de la madre y se maneja con la atención inicial normal del recién nacido. Las puntuaciones de Apgar, introducidas por primera vez en 1953, forman parte de la evaluación de los recién nacidos durante los primeros minutos después del parto; sin embargo, no se usan para guiar la reanimación, siendo una medida útil del estado general del recién nacido y la respuesta a la reanimación neonatal. Se realizan al primer y quinto minuto de vida, repitiendo cada 5 minutos siempre que el resultado sea <7.
| Criterio | 0 | 1 | 2 |
|---|---|---|---|
| Actividad (tono muscular) | Ausente | Flexión de extremidades | Movimiento activo |
| Pulso (frecuencia cardíaca) | Ausente | <100 LPM | >100 LPM |
| Gesto (respuesta a estímulos) | Sin respuesta | Leve flexión | Retirada activa |
| Apariencia (color cutáneo) | Palidez, cianosis central | Acrocianosis | Rosado |
| Respiración (cualitativo) | Ausente | Irregular o lenta | Llanto |
La puntuación de Apgar también tiene un valor pronóstico, ya que un Apgar bajo al minuto y a los 5 minutos está asociado a mayor mortalidad y parálisis cerebral. Un test de Apgar <3 indica depresión neonatal grave; entre 4 y 6, moderada; y >7 un buen estado al nacimiento.
Reanimación Neonatal
Para los recién nacidos que requieren una intervención adicional, los pasos básicos (“ABC”) en la reanimación en cualquier grupo de edad siguen siendo aplicables. Sin embargo, varios aspectos de la reanimación neonatal son únicos y conducen a diferencias en los pasos iniciales. Las guías 2015 AHA/AAP/ILCOR recomiendan el siguiente enfoque:
- Estabilización inicial (proporcionar calor, despejar las vías respiratorias si es necesario, secar y estimular).
- Respiración (ventilación y oxígeno).
- Compresiones torácicas.
- Administración de epinefrina y/o expansión de volumen.
La decisión de progresar de un paso al siguiente está determinada por la respuesta del recién nacido a la medida de reanimación aplicada, basándose en el esfuerzo respiratorio y la frecuencia cardíaca. No se requieren más medidas de reanimación si el recién nacido responde a la intervención inicial con respiraciones espontáneas adecuadas y una frecuencia cardíaca superior a 100 latidos por minuto (lpm). Sin embargo, para aquellos que no responden a las intervenciones iniciales con hallazgos persistentes de jadeo, apnea, dificultad para respirar, cianosis persistente o una frecuencia cardíaca inferior a 100 lpm, se requieren mayores intervenciones.
Es vital que cada paso se realice de manera óptima porque los esfuerzos posteriores de reanimación dependen del éxito de los previos. La atención inadecuada que no garantice la integridad y la eficacia de los pasos anteriores pondrá en peligro la utilidad de las medidas posteriores y expondrá innecesariamente al recién nacido a una intervención más agresiva, cuando sólo hubiera requerido de los pasos anteriores de la reanimación.
Manejo Inicial en la Reanimación Neonatal
Durante el primer minuto de vida, denominado “minuto dorado”, todos los recién nacidos se evalúan inicialmente para determinar el nivel de cuidado necesario y se completan los siguientes pasos iniciales de estabilización.
- Calentamiento y mantenimiento de la temperatura corporal.
- Posicionamiento de las vías respiratorias y eliminación de secreciones en caso de ser necesario.
- Secado del recién nacido.
- Estimulación: la estimulación táctil del recién nacido se inicia inmediatamente después del nacimiento.
Los esfuerzos para estimular al bebé no deben prolongarse y no deben exceder los 30 segundos antes de iniciar los siguientes pasos de reanimación. El secado y la succión del bebé, que se realizan como parte de los pasos iniciales, generalmente proporcionan una estimulación adecuada. Las formas seguras y apropiadas de proporcionar estimulación adicional incluyen golpear brevemente o sacudir las plantas de los pies y frotar la espalda del bebé. Una estimulación más vigorosa no es útil y puede causar lesiones.
Valoración del Uso de Medidas Adicionales en la Reanimación Neonatal
Los recién nacidos que no cumplen con los criterios para cuidados de rutina durante los pasos iniciales deben ser reevaluados en su esfuerzo respiratorio, color y frecuencia cardíaca (Apgar). En particular, la frecuencia cardíaca se usa para evaluar la efectividad de los esfuerzos respiratorios del neonato y determinar si se requiere intervención adicional. La auscultación del precordio y el uso de oximetría de pulso se utilizan de forma rutinaria para evaluar la frecuencia cardíaca en la sala de partos. Sin embargo, hay evidencia de que la auscultación es imprecisa y puede tomar más de un minuto para que se establezca una señal confiable en la oximetría de pulso.
Por tanto, las guías 2015 AHA/APA/ILCOR sugieren que la electrocardiografía (ECG) puede ser una opción razonable para proporcionar una estimación más rápida y precisa de la frecuencia cardíaca neonatal en la sala de partos. Sin embargo, el uso de la monitorización mediante ECG no reemplaza la necesidad de oximetría de pulso, que sigue siendo importante para evaluar la oxigenación. La monitorización inicial mediante ECG se usa de forma selectiva para partos de alto riesgo en los que existe una alta probabilidad de necesidad de reanimación neonatal según el criterio del equipo pediátrico y para los lactantes con cardiopatía diagnosticada de manera prenatal.
Oximetría de Pulso
Las guías 2015 AHA/AAP/ILCOR recomiendan el uso de oximetría de pulso para determinar la saturación de oxígeno (SpO2) en las siguientes situaciones, dado que el color de la piel (grado de cianosis) es un indicador deficiente de saturación de oxihemoglobina, ya que normalmente permanece en el rango de 70 a 80% varios minutos después del nacimiento:
- Si se anticipa la necesidad de reanimación.
- Cuando la ventilación con presión positiva se usa por más de unas pocas respiraciones.
- Cianosis persistente.
- Uso de oxígeno suplementario.
Para estos recién nacidos, la sonda del oxímetro se debe colocar en la extremidad superior derecha, generalmente la muñeca o la superficie medial de la palma, tan pronto como sea posible. A continuación se detallan los niveles de SpO2 preductal meta para recién nacidos a término, con parto a nivel del mar según el tiempo posterior al nacimiento:
- 1 minuto: del 60 al 65%
- 2 minutos: del 65 al 70%
- 3 minutos: del 70 al 75%
- 4 minutos: del 75 al 80%
- 5 minutos: del 80 al 85%
- 10 minutos: del 85 al 95%
Jadeo o Apnea y FC <100 LPM
En recién nacidos con apnea o jadeo y frecuencia cardíaca por debajo de 100 latidos por minuto (lpm), las siguientes intervenciones se realizan dentro de un minuto después del parto:
- Ventilación con presión positiva (VPP) a una velocidad de 40-60 respiraciones por minuto.
- Monitoreo con oximetría de pulso, que proporciona una evaluación no invasiva, rápida y continua de la frecuencia cardíaca durante la reanimación y mide la saturación de oxígeno (SpO2).
- Monitoreo electrocardiográfico
Las medidas de reanimación neonatal adicionales se basan en la respuesta del bebé después de los primeros 15 segundos de VPP. Si la frecuencia cardíaca no aumenta, evalúa la elevación del pecho con la ventilación asistida, si el tórax no se está elevando de manera apropiada, realiza los pasos correctivos en la ventilación. Éstos incluyen:
- Reajuste de la máscara.
- Reposiciona la vía aérea asegurando la posición correcta de la cabeza.
- Succiona la boca y nariz.
- Abre la boca e inclina la mandíbula hacia adelante.
- Aumento de presión con incrementos de 5 a 10 cmH2O hasta un máximo de 40 cmH2O.
- Uso de vía aérea alternativa usando intubación endotraqueal o máscara laríngea.
Si la frecuencia cardíaca está aumentando, continúa con la VPP y verifica la frecuencia cardíaca nuevamente después de 15 segundos. La necesidad de medidas adicionales se basa en la frecuencia cardíaca después de un total de 30 segundos de VPP de la siguiente manera:
- Si la frecuencia cardíaca es ≥100 lpm y ha comenzado la respiración espontánea efectiva, se puede suspender la VPP y se puede administrar oxígeno libremente según sea necesario en función de la SpO2 meta después del nacimiento. El recién nacido se mantiene en observación (frecuencia cardíaca y SpO2) para determinar si su esfuerzo respiratorio espontáneo es adecuado sin necesidad de una intervención adicional.
- Si la frecuencia cardíaca sigue siendo <100 lpm, continúa la VPP y verifica el movimiento de la pared torácica para ver si hay una ventilación efectiva. De lo contrario, evalúa y corrige la técnica de ventilación. Si es necesario, procede a la intubación endotraqueal.
- Si la frecuencia cardíaca aumenta a ≥100 lpm y ha comenzado la respiración espontánea efectiva, se puede interrumpir la VPP y administra oxígeno libremente, según sea necesario, en función de la SpO2 meta después del nacimiento.
- Si la frecuencia cardíaca es <60 lpm, intuba al recién nacido o coloca una vía aérea con máscara laríngea si esto no se ha hecho aún, inicia las compresiones torácicas y vuelve a evaluar si se está administrando una ventilación con presión positiva adecuada.
- Si la frecuencia cardíaca se mantiene <60 bpm, coloca un acceso vascular (típicamente por inserción de un catéter en la vena umbilical) y administra epinefrina intravenosa. Evalúa si el recién nacido está hipovolémico y si requiere expansión de volumen, o si un hay un neumotórax.
Dificultad respiratoria o cianosis persistente y FC ≥ 100 LPM
Para los recién nacidos que tienen dificultad para respirar o cianosis persistente y una frecuencia cardíaca ≥100 lpm, las siguientes intervenciones se realizan dentro del minuto después del parto:
- Posiciona y despeja las vías respiratorias.
- Uso de oximetría de pulso para monitorear SpO2.
- Proporciona oxígeno suplementario para alcanzar la SpO2 preductal meta.
- Considera el uso de presión positiva.
Líquido Amniótico Meconial
En presencia de líquido amniótico teñido de meconio, no se recomienda la aspiración intraparto. El cuidado de estos recién nacidos debe guiarse por los mismos principios generales para una intervención posterior, que se basa en un esfuerzo respiratorio inadecuado (respiración entrecortada, dificultad para respirar o una oxigenación deficiente) y la frecuencia cardíaca (<100 latidos por minuto). Si se requiere de VPP, se realiza entonces un aspirado intratraqueal antes de ventilar. De otra manera, solamente se aspiran secreciones orofaríngeas y nasales.
Recién nacido prematuro con <30 SDG
Entre menor sea la edad gestacional, mayores las probabilidades de que el recién nacido requiera de alguna medida de reanimación neonatal. Es imperativo mantener la temperatura normal en el recién nacido, ya que la hipotermia en el período inmediato se asocia a una mayor mortalidad. La hipotermia neonatal aumenta el consumo de oxígeno y las demandas metabólicas, lo que puede perjudicar los esfuerzos posteriores de reanimación, especialmente en los recién nacidos asfixiados o prematuros.
Los bebés prematuros son particularmente propensos a la pérdida rápida de calor corporal debido a su gran área de superficie corporal en relación con su masa, piel delgada y menor grasa subcutánea. Si existe dificultad respiratoria, se debe intubar al recién nacido y se le administra surfactante intratraqueal. Se puede extubar tras la administración del surfactante y antes del traslado a la UCIN, siempre y cuando el pico inspiratorio sea <18 cmH2O y la FiO2<40%. Si no hay datos de dificultad respiratoria, se administra CPAP nasal, lo que evita el colapso alveolar.
Referencias Bibliográficas
Wyckoff MH, Aziz K, Escobedo MB, et al. Part 13: Neonatal Resuscitation: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation 2015; 132:S543.
Niles DE, Cines C, Insley E, et al. Incidence and characteristics of positive pressure ventilation delivered to newborns in a US tertiary academic hospital. Resuscitation 2017; 115:102.
American Academy of Pediatrics. Textbook of Neonatal Resuscitation, 7th ed, Weiner GM (Ed), American Academy of Pediatrics, 2016.
de Almeida MF, Guinsburg R, da Costa JO, et al. Resuscitative procedures at birth in late preterm infants. J Perinatol 2007; 27:761.
Berazategui JP, Aguilar A, Escobedo M, et al. Risk factors for advanced resuscitation in term and near-term infants: a case-control study. Arch Dis Child Fetal Neonatal Ed 2017; 102:F44.
Soraisham AS, Lodha AK, Singhal N, et al. Neonatal outcomes following extensive cardiopulmonary resuscitation in the delivery room for infants born at less than 33 weeks gestational age. Resuscitation 2014; 85:238.
Bajaj M, Natarajan G, Shankaran S, et al. Delivery Room Resuscitation and Short-Term Outcomes in Moderately Preterm Infants. J Pediatr 2018; 195:33.
Chien LY, Whyte R, Aziz K, et al. Improved outcome of preterm infants when delivered in tertiary care centers. Obstet Gynecol 2001; 98:247.
Cifuentes J, Bronstein J, Phibbs CS, et al. Mortality in low birth weight infants according to level of neonatal care at hospital of birth. Pediatrics 2002; 109:745.
Batton DG, Committee on Fetus and Newborn. Clinical report–Antenatal counseling regarding resuscitation at an extremely low gestational age. Pediatrics 2009; 124:422.
Perlman JM, Wyllie J, Kattwinkel J, et al. Part 7: Neonatal Resuscitation: 2015 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations. Circulation 2015; 132:S204.
AMERICAN ACADEMY OF PEDIATRICS COMMITTEE ON FETUS AND NEWBORN, AMERICAN COLLEGE OF OBSTETRICIANS AND GYNECOLOGISTS COMMITTEE ON OBSTETRIC PRACTICE. The Apgar Score. Pediatrics 2015; 136:819.
Mizumoto H, Tomotaki S, Shibata H, et al. Electrocardiogram shows reliable heart rates much earlier than pulse oximetry during neonatal resuscitation. Pediatr Int 2012; 54:205.
Kamlin CO, Dawson JA, O’Donnell CP, et al. Accuracy of pulse oximetry measurement of heart rate of newborn infants in the delivery room. J Pediatr 2008; 152:756.
Watkinson M. Temperature control of premature infants in the delivery room. Clin Perinatol 2006; 33:43.
da Mota Silveira SM, Gonçalves de Mello MJ, de Arruda Vidal S, et al. Hypothermia on admission: a risk factor for death in newborns referred to the Pernambuco Institute of Mother and Child Health. J Trop Pediatr 2003; 49:115.
te Pas AB, Lopriore E, Dito I, et al. Humidified and heated air during stabilization at birth improves temperature in preterm infants. Pediatrics 2010; 125:e1427.
Perlman JM. Hyperthermia in the delivery: potential impact on neonatal mortality and morbidity. Clin Perinatol 2006; 33:55.
Kelleher J, Bhat R, Salas AA, et al. Oronasopharyngeal suction versus wiping of the mouth and nose at birth: a randomised equivalency trial. Lancet 2013; 382:326.
Noori S, Wlodaver A, Gottipati V, et al. Transitional changes in cardiac and cerebral hemodynamics in term neonates at birth. J Pediatr 2012; 160:943.
Higgins RD, Bancalari E, Willinger M, Raju TN. Executive summary of the workshop on oxygen in neonatal therapies: controversies and opportunities for research. Pediatrics 2007; 119:790.
Vento M, Asensi M, Sastre J, et al. Oxidative stress in asphyxiated term infants resuscitated with 100% oxygen. J Pediatr 2003; 142:240.
Vento M, Sastre J, Asensi MA, Viña J. Room-air resuscitation causes less damage to heart and kidney than 100% oxygen. Am J Respir Crit Care Med 2005; 172:1393.
Tan A, Schulze A, O’Donnell CP, Davis PG. Air versus oxygen for resuscitation of infants at birth. Cochrane Database Syst Rev 2005; :CD002273.
Rabi Y, Rabi D, Yee W. Room air resuscitation of the depressed newborn: a systematic review and meta-analysis. Resuscitation 2007; 72:353.
Vento M, Asensi M, Sastre J, et al. Resuscitation with room air instead of 100% oxygen prevents oxidative stress in moderately asphyxiated term neonates. Pediatrics 2001; 107:642.
Saugstad OD, Aune D, Aguar M, et al. Systematic review and meta-analysis of optimal initial fraction of oxygen levels in the delivery room at ≤32 weeks. Acta Paediatr 2014; 103:744.
Rook D, Schierbeek H, Vento M, et al. Resuscitation of preterm infants with different inspired oxygen fractions. J Pediatr 2014; 164:1322.
Boronat N, Aguar M, Rook D, et al. Survival and Neurodevelopmental Outcomes of Preterms Resuscitated With Different Oxygen Fractions. Pediatrics 2016; 138.
Oei JL, Vento M, Rabi Y, et al. Higher or lower oxygen for delivery room resuscitation of preterm infants below 28 completed weeks gestation: a meta-analysis. Arch Dis Child Fetal Neonatal Ed 2017; 102:F24.
Soraisham AS, Rabi Y, Shah PS, et al. Neurodevelopmental outcomes of preterm infants resuscitated with different oxygen concentration at birth. J Perinatol 2017; 37:1141.
Lui K, Jones LJ, Foster JP, et al. Lower versus higher oxygen concentrations titrated to target oxygen saturations during resuscitation of preterm infants at birth. Cochrane Database Syst Rev 2018; 5:CD010239.
Thió M, Bhatia R, Dawson JA, Davis PG. Oxygen delivery using neonatal self-inflating resuscitation bags without a reservoir. Arch Dis Child Fetal Neonatal Ed 2010; 95:F315.
Thio M, van Kempen L, Rafferty AR, et al. Neonatal resuscitation in resource-limited settings: titrating oxygen delivery without an oxygen blender. J Pediatr 2014; 165:256.
Szyld E, Aguilar A, Musante GA, et al. Comparison of devices for newborn ventilation in the delivery room. J Pediatr 2014; 165:234.
Thakur A, Saluja S, Modi M, et al. T-piece or self inflating bag for positive pressure ventilation during delivery room resuscitation: an RCT. Resuscitation 2015; 90:21.
International Liaison Committee on Resuscitation. 2005 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science with Treatment Recommendations. Part 7: Neonatal resuscitation. Resuscitation 2005; 67:293.
Kattwinkel J, Perlman JM, Aziz K, et al. Part 15: neonatal resuscitation: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation 2010; 122:S909.
Gandini D, Brimacombe JR. Neonatal resuscitation with the laryngeal mask airway in normal and low birth weight infants. Anesth Analg 1999; 89:642.
O’Shea JE, Thio M, Owen LS, et al. Measurements from preterm infants to guide face mask size. Arch Dis Child Fetal Neonatal Ed 2016; 101:F294.
Schmölzer GM, Te Pas AB, Davis PG, Morley CJ. Reducing lung injury during neonatal resuscitation of preterm infants. J Pediatr 2008; 153:741.
Roberts WA, Maniscalco WM, Cohen AR, et al. The use of capnography for recognition of esophageal intubation in the neonatal intensive care unit. Pediatr Pulmonol 1995; 19:262.
Aziz HF, Martin JB, Moore JJ. The pediatric disposable end-tidal carbon dioxide detector role in endotracheal intubation in newborns. J Perinatol 1999; 19:110.
Hosono S, Inami I, Fujita H, et al. A role of end-tidal CO(2) monitoring for assessment of tracheal intubations in very low birth weight infants during neonatal resuscitation at birth. J Perinat Med 2009; 37:79.
Repetto JE, Donohue PA-C PK, Baker SF, et al. Use of capnography in the delivery room for assessment of endotracheal tube placement. J Perinatol 2001; 21:284.
Wang TC, Kuo LL, Lee CY. Utilizing nasal-tragus length to estimate optimal endotracheal tube depth for neonates in Taiwan. Indian J Pediatr 2011; 78:296.
Menegazzi JJ, Auble TE, Nicklas KA, et al. Two-thumb versus two-finger chest compression during CRP in a swine infant model of cardiac arrest. Ann Emerg Med 1993; 22:240.
THALER MM, STOBIE GH. AN IMPROVED TECHNIC OF EXTERNAL CARDIAC COMPRESSION IN INFANTS AND YOUNG CHILDREN. N Engl J Med 1963; 269:606.
Houri PK, Frank LR, Menegazzi JJ, Taylor R. A randomized, controlled trial of two-thumb vs two-finger chest compression in a swine infant model of cardiac arrest [see comment]. Prehosp Emerg Care 1997; 1:65.
Christman C, Hemway RJ, Wyckoff MH, Perlman JM. The two-thumb is superior to the two-finger method for administering chest compressions in a manikin model of neonatal resuscitation. Arch Dis Child Fetal Neonatal Ed 2011; 96:F99.
Saini SS, Gupta N, Kumar P, et al. A comparison of two-fingers technique and two-thumbs encircling hands technique of chest compression in neonates. J Perinatol 2012; 32:690.
Hemway RJ, Christman C, Perlman J. The 3:1 is superior to a 15:2 ratio in a newborn manikin model in terms of quality of chest compressions and number of ventilations. Arch Dis Child Fetal Neonatal Ed 2013; 98:F42.
Ziino AJ, Davies MW, Davis PG. Epinephrine for the resuscitation of apparently stillborn or extremely bradycardic newborn infants. Cochrane Database Syst Rev 2003; :CD003849.
Halling C, Sparks JE, Christie L, Wyckoff MH. Efficacy of Intravenous and Endotracheal Epinephrine during Neonatal Cardiopulmonary Resuscitation in the Delivery Room. J Pediatr 2017; 185:232.
Barber CA, Wyckoff MH. Use and efficacy of endotracheal versus intravenous epinephrine during neonatal cardiopulmonary resuscitation in the delivery room. Pediatrics 2006; 118:1028.
Guinsburg R, Wyckoff MH. Naloxone during neonatal resuscitation: acknowledging the unknown. Clin Perinatol 2006; 33:121.
Wyckoff MH, Perlman JM. Use of high-dose epinephrine and sodium bicarbonate during neonatal resuscitation: is there proven benefit? Clin Perinatol 2006; 33:141.
Beveridge CJ, Wilkinson AR. Sodium bicarbonate infusion during resuscitation of infants at birth. Cochrane Database Syst Rev 2006; :CD004864.
Aschner JL, Poland RL. Sodium bicarbonate: basically useless therapy. Pediatrics 2008; 122:831.
Jain L, Ferre C, Vidyasagar D, et al. Cardiopulmonary resuscitation of apparently stillborn infants: survival and long-term outcome. J Pediatr 1991; 118:778.
Haddad B, Mercer BM, Livingston JC, et al. Outcome after successful resuscitation of babies born with apgar scores of 0 at both 1 and 5 minutes. Am J Obstet Gynecol 2000; 182:1210.
Harrington DJ, Redman CW, Moulden M, Greenwood CE. The long-term outcome in surviving infants with Apgar zero at 10 minutes: a systematic review of the literature and hospital-based cohort. Am J Obstet Gynecol 2007; 196:463.e1.
Kasdorf E, Laptook A, Azzopardi D, et al. Improving infant outcome with a 10 min Apgar of 0. Arch Dis Child Fetal Neonatal Ed 2015; 100:F102.
American Academy of Pediatrics Committee on Fetus and Newborn, Bell EF. Noninitiation or withdrawal of intensive care for high-risk newborns. Pediatrics 2007; 119:401.
Frazier MD, Werthammer J. Post-resuscitation complications in term neonates. J Perinatol 2007; 27:82.
Akinloye O, O’Connell C, Allen AC, El-Naggar W. Post-resuscitation care for neonates receiving positive pressure ventilation at birth. Pediatrics 2014; 134:e1057.





