Úlcera por presión: Prevención y tratamiento oportunos.
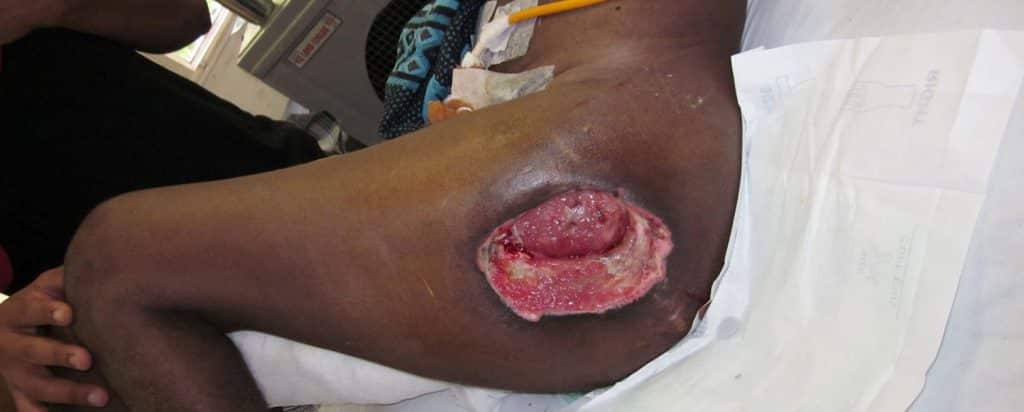
Quizá te haya tocado el caso de algún paciente que llega por una patología aparentemente sin importancia y al revisarlo te das cuenta de que tiene una o varias úlceras gigantes, a las que misteriosa e increíblemente ni el paciente ni sus familiares le dan la importancia debida. A continuación una breve revisión sobre el diagnóstico y manejo de la úlcera por presión.
La úlcera por presión es muy común en pacientes que permanecen muchos días hospitalizados y tienen problemas para movilizarse de la cama. Es importante evitar estas lesiones para disminuir costos y eficientar el sistema de salud, pero principalmente para mejorar la calidad de vida de tus pacientes.
¿Qué pacientes están en riesgo?
Existen muchos factores de riesgo, por lo que prácticamente cualquiera de tus pacientes hospitalizados podría desarrollar una úlcera por presión. Enfócate en aquellos con mayor riesgo, que son aquellos pacientes:
- Inmóviles o con problemas de movilidad: Es el factor de riesgo más importante, incluida la falta de movimientos espontáneos durante el sueño como en aquellos pacientes que sufrieron en evento vascular cerebral.
- Desnutridos: Sobre todo aquellos con un IMC<25 kg/m2
- Con perfusión sanguínea reducida: Cuando no hay suficiente perfusión sanguínea la presión continua ejercida sobre la piel puede causar un daño severo en menos de 2 horas. Por lo tanto están en riesgo aquellos pacientes con hipovolemia, hipotensión, vasoconstricción y enfermedad vascular periférica.
- Con pérdida sensorial: Como demencia, delirio, daño medular y neuropatías.
Otros factores a tomar en cuenta son: enfermedad vascular cerebral, cardiovascular, fracturas recientes de extremidades inferiores, incontinencia y diabetes.
Prevención de la úlcera por presión
Determina los factores de riesgo de todos tus pacientes, unos minutos que dediques a esto pueden ahorrarte mucho tiempo después en curaciones y lo más importante, le vas a ahorrar muchas molestias al paciente. Imagina: ¿cómo te sentirías tú si tuvieras un hoyo en la espalda que huele mal y tarda semanas o meses en sanar? ¿Es difícil, verdad? Por esto nunca le restes importancia a lo siguiente:
Quitar presión: Es obvio, pero lamentablemente es uno de los puntos que más falla en el ámbito hospitalario. Para lograr esto puedes ayudarte de:
- Colchones o cubiertas de cama especialmente diseñados para distribuir el peso.
- Posición adecuada tomando en cuenta las prominencias óseas. Para esto se pueden usar almohadas entre los tobillos o rodillas. Colocar al paciente en un ángulo de 30 grados cuando esté en decúbito lateral, para evitar la presión directa sobre el trocánter mayor. La cabecera de la cama no debe elevarse excesivamente para evitar que el paciente se deslice.
- Cambios frecuentes de posición, de espalda a decúbito lateral derecho y al lado opuesto para volver a estar de espalda, y así sucesivamente. Es muy importante evitar la fricción lo más posible durante estos movimientos y establecer un itinerario por escrito con los horarios pertinentes. Los cambios de posición deben realizarse cada dos horas preferentemente.
Intervenciones de soporte:
- Incrementar la movilidad, por ejemplo, brindando terapia física a los pacientes, administrando relajantes musculares a pacientes con espasticidad severa y limitando el uso de fármacos que contribuyan a la inmovilidad como los sedantes.
- Incrementar la perfusión sanguínea. Este es un punto clave, es prácticamente seguro que un paciente con pobre perfusión sanguínea desarrollará úlceras por presión. Para evitar esto debes corregir las causas subyacentes de la falta de perfusión, como hipotensión, uso de vasoconstrictores, falla cardiaca, enfermedad vascular periférica, etc.
- Cuidado apropiado de la piel. Esta debe ser inspeccionada diariamente en busca de cambios de coloración, temperatura, turgencia, hidratación e integridad. La meta principal es mantenerla limpia y bien hidratada, mas no mojada.
- Corregir la desnutrición. A menos que exista una contraindicación, los pacientes con úlceras deben consumir 1.2-1.5 g/kg/día de proteínas, además de corregir cualquier deficiencia nutricional o calórica.
Clasifica la lesión
El sistema más conocido es el NPUAP (National Pressure Ulcer Advisory Panel) que a continuación se muestra:
Mi paciente ya tiene una úlcera ¿qué hago?
Lo primero es determinar qué factores fueron condicionantes para el desarrollo de la úlcera por presión y tomar medidas al respecto, especialmente en cuestión de aliviar la presión. Entre los cuidados generales están las curaciones, terapia con presión negativa, documentar el progreso y brindar apoyo psicosocial adecuado.
Control del dolor: La úlcera por presión puede ser muy dolorosas, por lo que no debes demorar el uso de analgésicos, incluidos los opioides en caso de dolor severo. Trata de que las dosis de analgésicos sean acordes al horario de curaciones, también puedes usar analgésicos tópicos (como lidocaína) y en caso de debridaciones extensas o muy dolorosas deben llevarse a cabo en el quirófano, usando anestesia local o incluso general.
Infecciones: Todas las úlceras –sin excepción- se contaminan con diversos microorganismos, pero solo las que muestran signos clínicos de infección deben ser tratadas con antimicrobianos (apoyados en un antibiograma). Si la úlcera es profunda debes considerar en la evaluación de tu paciente el alto riesgo de osteomielitis.
Debridación: Es un paso clave en el manejo de la úlcera por presión, pues el tejido necrótico facilita la proliferación de microorganismos y retrasa la cicatrización, debe llevarse a cabo hasta que esté presente el tejido de granulación.
Parches y apositos: Deben proteger la herida de contaminantes y mantenerla hidratada sin líquidos excesivos. Existen muchos tipos, aunque hasta el momento no existe evidencia contundente que demuestre la superioridad de algún tipo en particular. Si la úlcera por presión está seca, usa apósitos con gasa humedecida en solución salina, hidrocoloides o hidrogeles; si está muy húmeda usa espumas o alginatos.
La úlcera no mejora
Una buena alternativa en pacientes refractarios a los tratamientos anteriores es cubrir la úlcera con colgajos de piel o musculares. Esto debe realizarlo un cirujano experimentado, y aún así la recurrencia es hasta del 60%. La colostomía es otra opción si la úlcera está cerca del ano, para evitar la contaminación recurrente, aunque su eficacia es cuestionable y se asocia a una alta tasa de complicaciones en adultos mayores.
Somos un equipo
Si te encuentras en un hospital con muchos pacientes te preguntarás: ¿y de dónde se supone que saque tiempo para poner todo esto en práctica en todos mis pacientes? Pues bien, no te voy a dar el sermón que seguramente has escuchado/escucharás hasta el cansancio: “Tienes que encontrar la manera, es por el bien del paciente, si yo pude tú también, en mis tiempos todo era más difícil, etc.” Es obvio que se necesitaría un ejército de enfermeras y médicos para poder brindar los cuidados óptimos que se describen en este artículo.
Lo que sí puedes realizar fácilmente es informar y educar tanto a tus pacientes como a sus familiares sobre la importancia de lo que acabas de leer, para que lo pongan en práctica en la medida de sus posibilidades. Recuérdales (y recuerda tú mismo) que el equipo hospitalario no es el único encargado de la salud; tanto del paciente como de su familia depende en gran medida que la prevención, el tratamiento y la recuperación sean efectivos.
Referencias Bibliográficas
Berlowitz D. (2014). Prevention of pressure ulcers in T.W. Post (Ed.), UpToDate.
Berlowitz D. (2014). Clinical staging and management of pressure ulcers in T.W. Post (Ed.), UpToDate.
Berlowitz D. (2014). Epidemiology, pathogenesis and risk assessment of pressure ulcers in T.W. Post (Ed.), UpToDate.






