Enfermedades de la Vulva: Breve Revisión del Diagnóstico y Tratamiento.

Revisamos a continuación y de manera breve las principales enfermedades de la vulva: el liquen escleroso vulvar, el liquen simple crónico, la neoplasia vulvar intraepitelial y la enfermedad de Paget de la vulva.
Liquen Escleroso Vulvar
El liquen escleroso se refiere a una afección dermatológica progresiva, crónica y benigna caracterizada por inflamación marcada, adelgazamiento epitelial y cambios dérmicos distintivos acompañados de prurito y dolor. El liquen escleroso generalmente ocurre en la región anogenital, pero puede desarrollarse en cualquier superficie de la piel en mujeres, hombres y niños.
Así se presenta tu paciente
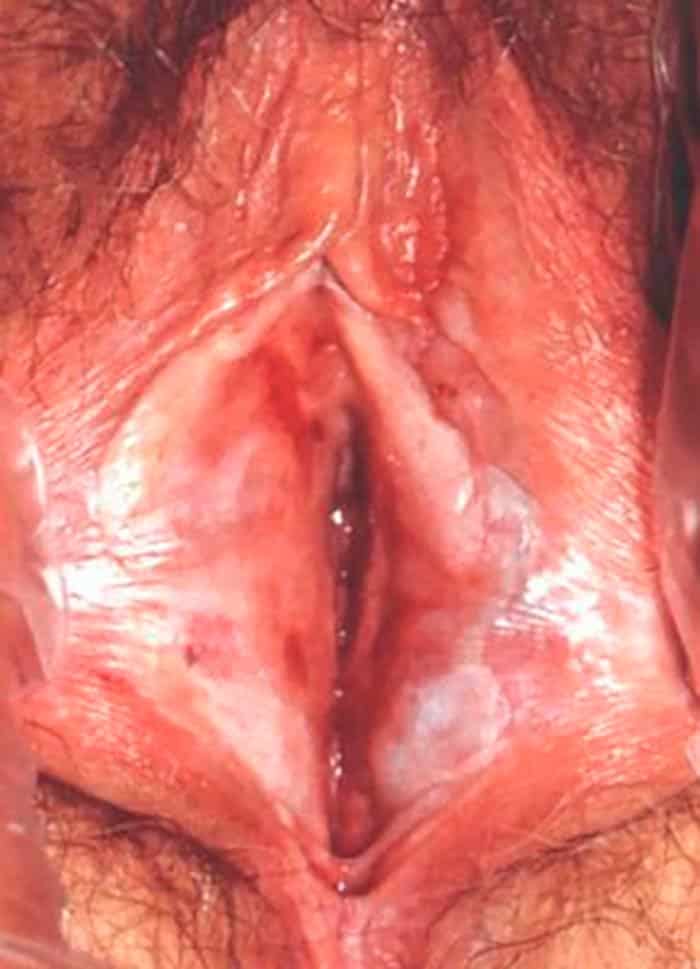
El aspecto clásico es la piel delgada, blanca y arrugada, localizada en los labios menores y/o labios mayores, aunque el blanqueamiento puede extenderse sobre el perineo y alrededor del ano. Las áreas de hiperplasia epitelial por rascado crónico se observan a menudo. La fisuración suele estar presente en área perianal, en los pliegues interlabiales o alrededor del clítoris. En las etapas finales, la vulva está pálida y sin rasgos característicos debido a la fusión de la línea media.
El prurito es un síntoma común del liquen escleroso vulvar y puede ser tan intenso que interfiera con el sueño. Otros síntomas incluyen prurito anal, defecación dolorosa, sangrado rectal, dispareunia y disuria. Sin embargo, algunas pacientes están asintomáticas.
Diagnóstico
El diagnóstico del liquen escleroso vulvar se basa en la presencia de manifestaciones clínicas características más confirmación histológica. Existe un pequeño aumento del riesgo de cáncer de células escamosas vulvar en pacientes con liquen escleroso. El tratamiento adecuado de la enfermedad parece estar asociado con un riesgo reducido de desarrollo de neoplasia.
Tratamiento
La piel de las pacientes con liquen escleroso vulvar debe examinarse al menos una vez al año, con biopsia de lesiones sospechosas, y las mujeres deben observar la piel y tocar el área afectada con los dedos mensualmente para buscar tumoración o llagas engrosadas que no se curan. Educar a las pacientes sobre la higiene de la vulva es importante en cualquier afección crónica vulvar, incluido el liquen escleroso. La terapia médica para el liquen escleroso vulvar logra un alivio sintomático en la mayoría de las mujeres.
Sin embargo, su efectividad para prevenir secuelas a largo plazo, como la cicatrización y el cáncer de células escamosas, no está clara. Se recomienda el tratamiento inicial del liquen escleroso vulvar con ungüento de corticosteroides tópicos de alta potencia. Por lo general, se administra propionato de clobetasol al 0.05% o propionato de halobetasol al 0.05% al día por la noche durante 6 a 12 semanas, seguido de un tratamiento de mantenimiento de dos a tres veces por semana si los síntomas mejoran.
Las placas hipertróficas engrosadas pueden responder mejor al tratamiento con corticosteroides intralesionales. En pacientes con síntomas persistentes se debe realizar una evaluación cuidadosa de las causas del fracaso del tratamiento. La intervención quirúrgica está indicada para tratar las secuelas postinflamatorias de liquen escleroso, y para el diagnóstico y tratamiento de una neoplasia asociada.
Liquen Simple Crónico
El liquen simple crónico es un eczema crónico y endógeno. Es una causa común de prurito vulvar que a menudo se manifiesta con prurito nocturno, lo que puede resultar en un ciclo de prurito por rascado que puede ser incontrolable. A la exploración física las lesiones se observan similares a las de la dermatitis atópica, excepto que las placas pueden ser de un rojo más intenso o de un marrón rojizo. En algunas circunstancias, como después de un tratamiento parcial, la inflamación no es visible clínicamente, por lo que las placas pueden ser del color normal de la piel.
En general predomina la liquenificación debida al rascado crónico, aunque regularmente se observa cierto grado de erosión debida a la excoriación. La excoriación puede provocar úlceras. Se observan escamas, pero la rugosidad de la superficie puede estar ausente debido a que está compactada y puede estar oculta debido al blanqueamiento de la humedad crónica. Cuando la epidermis roja engrosada está húmeda por el sudor, la orina o las secreciones vaginales, se blanquea.
Este fenómeno es similar al blanqueamiento que se observa sobre las yemas de los dedos después de nadar durante un período prolongado. El mismo “ciclo de prurito y rascado” que se produce en la dermatitis atópica conduce a rascarse y frotarse vigorosamente. El diagnóstico de liquen simple crónico se basa en los hallazgos clínicos. En raras ocasiones se necesitará una biopsia. Puede haber antecedentes de atopia (fiebre del heno y/o asma).
Tratamiento del Liquen Simple Crónico Vulvar
Para las pacientes con síntomas leves, se recomiendan corticosteroides tópicos de potencia baja a media. La hidrocortisona al 1% o 2.5%, la desonida al 0.05% o la triamcinolona al 0.1% se aplican diariamente durante dos a cuatro semanas. La terapia continúa indefinidamente, con la frecuencia mínima necesaria para controlar el prurito, con un objetivo de menos de 14 días por mes.
Para las mujeres con síntomas moderados a graves, se recomiendan corticosteroides tópicos de alta potencia, como propionato de clobetasol al 0.05% o dipropionato de betametasona al 0.05%. Los corticosteroides tópicos se aplican diariamente a la hora de acostarse durante 30 días. Los ungüentos son preferibles a las cremas ya que generalmente no contienen conservantes. Para las pacientes con dermatitis vulvar grave localizada que no responde a los corticosteroides tópicos de alta potencia, están indicados corticosteroides intralesionales.
Se administra un total de 1 a 2 ml de triamcinolona acetonida 3.3 a 10 mg/ml inyectando pequeñas cantidades para incluir toda el área afectada. La enfermedad localizada que no responde a los corticosteroides intralesionales debe biopsiarse para excluir neoplasia. Las pacientes con síntomas graves y persistentes pueden requerir terapia inmunosupresora sistémica.
Neoplasia Vulvar Intraepitelial
La definición del 2015 de la Sociedad Internacional para el Estudio de las Enfermedades Vulvares (ISSVD) para la neoplasia intraepitelial vulvar (VIN) incluye estas categorías:
- Lesión intraepitelial escamosa vulvar de bajo grado (LSIL)
- Lesión intraepitelial escamosa vulvar de alto grado (HSIL)
- Neoplasia vulvar intraepitelial diferenciada (dVIN)
La LSIL vulvar no es una lesión premaligna y es equivalente al condiloma acuminado plano, o cambios por el virus del papiloma humano; que al igual que la HSIL vulvar, asocian enfermedad relacionada al VPH, mientras que la dVIN no está asociada al VPH.
La prevalencia de la neoplasia vulvar intraepitelial es mayor en mujeres premenopáusicas que en posmenopáusicas. En las mujeres premenopáusicas, la neoplasia vulvar intraepitelial a menudo se asocia a infección por VPH, inmunosupresión o tabaquismo, y es multifocal. Las mujeres posmenopáusicas tienen más probabilidades de tener neoplasia vulvar intraepitelial no asociada a VPH y lesiones localizadas.
Diagnóstico
No hay estrategias de detección para la neoplasia vulvar intraepitelial. El prurito es el síntoma más común. Otras presentaciones incluyen una lesión visible, una anomalía palpable, dolor o disuria, pero muchas mujeres están asintomáticas. La neoplasia intraepitelial escamosa en más de un lugar (vulva, vagina, cuello uterino o área perianal) es relativamente común. La biopsia de tejido es necesaria para un diagnóstico definitivo.
La neoplasia vulvar intraepitelial puede estar asociada o progresar hacia un carcinoma de células escamosas invasivo. Además, esta entidad puede ser difícil de distinguir clínicamente del liquen escleroso o liquen plano, especialmente cuando se producen de manera concurrente. Por tanto, cualquier lesión sospechosa en la vulva justifica una biopsia, al igual que cualquier lesión que no responda al tratamiento médico. Los sitios apropiados para la biopsia se identifican mediante exploración física y colposcopia.
Tratamiento
Los objetivos del tratamiento son prevenir el desarrollo de carcinoma vulvar invasivo y aliviar los síntomas, mientras se preserva la función y la anatomía vulvar normal. El tratamiento se individualiza en función de los resultados de la biopsia, la extensión de la enfermedad y los síntomas de la paciente.
Para las mujeres con HSIL vulvar que tienen una lesión sugerente de enfermedad invasiva (p. ej., una lesión elevada, ulcerativa y/o con bordes irregulares) y aquellas con factores de riesgo clínicamente significativos de enfermedad invasiva (antecedente de neoplasia vulvar intraepitelial previa o carcinoma vulvar, inmunosupresión, tabaquismo, edad ≥45 años, liquen escleroso), se requiere resección quirúrgica.
En pacientes con HSIL vulvar en las que no se sospecha de una neoplasia maligna o se ha excluido, se realiza resección de lesiones únicas que permitan una remoción completa con resultados estéticos y funcionales satisfactorios. Se prefiere la terapia ablativa en lugar de la resección para mujeres jóvenes, enfermedad multifocal y/o lesiones que involucran áreas en las que la escisión puede producir efectos adversos (uretra, ano, clítoris, introito vaginal).
Lesiones recurrentes
Se utiliza imiquimod para mujeres seleccionadas con lesiones recurrentes. El 5-fluorouracilo se utiliza solo como último recurso cuando otras terapias han fallado, ya que está asociado a efectos adversos. Para las pacientes con neoplasia vulvar intraepitelial diferenciada, se recomienda la escisión quirúrgica en lugar de la ablación o la terapia farmacológica.
A pesar del tratamiento, la neoplasia vulvar intraepitelial recurre en un tercio de las pacientes, y aproximadamente del 4 al 8% desarrolla carcinoma invasivo. Por tanto, el seguimiento a largo plazo de todo el tracto genital inferior es obligatorio. Se recomienda seguimiento cada seis meses durante cinco años después del último tratamiento, y luego anualmente.
Enfermedad de Paget de la Vulva
La enfermedad de Paget de la vulva, un adenocarcinoma intraepitelial, representa menos del 1% de todas las neoplasias malignas de la vulva. La mayoría de las pacientes tienen entre 60 y 70 años. El prurito es el síntoma más común, presente en el 70% de los casos. La enfermedad de Paget de la vulva es similar en apariencia a la enfermedad de Paget de la mama. La lesión tiene una apariencia eczematoidea, bien demarcada, tiene bordes ligeramente elevados y un fondo rojo, a menudo salpicado de pequeñas islas pálidas.
Por lo general, es multifocal y puede aparecer en cualquier lugar de la vulva, mons pubis, perineo y área perianal o cara interna del muslo. El diagnóstico se basa en la histopatología característica. Se debe realizar una biopsia vulvar en pacientes con lesiones sospechosas, incluidas aquellas con lesiones eczematosas pruriginosas persistentes que no remiten dentro de las seis semanas posteriores al inicio del tratamiento de la lesión eczematosa. Los adenocarcinomas invasivos pueden estar presentes dentro o debajo de la lesión superficial (4 a 17%).
Las mujeres con enfermedad de Paget de la vulva también deben ser evaluadas para descartar neoplasias concomitantes. Ello debido a que aproximadamente el 20 a 30% de estas pacientes tienen un carcinoma no contiguo (mama, el recto, la vejiga, la uretra, el cuello uterino o el ovario). El tratamiento de elección de la enfermedad de Paget de la vulva es la escisión quirúrgica con márgenes amplios laterales y profundos. Recurre en el 15% de los casos.
Referencias Bibliográficas
Bleeker MC, Visser PJ, Overbeek LI, et al. Lichen Sclerosus: Incidence and Risk of Vulvar Squamous Cell Carcinoma. Cancer Epidemiol Biomarkers Prev 2016; 25:1224.
Jones RW, Scurry J, Neill S, MacLean AB. Guidelines for the follow-up of women with vulvar lichen sclerosus in specialist clinics. Am J Obstet Gynecol 2008; 198:496.e1.
Wallace HJ. Lichen sclerosus et atrophicus. Trans St Johns Hosp Dermatol Soc 1971; 57:9.
Fischer GO. The commonest causes of symptomatic vulvar disease: a dermatologist’s perspective. Australas J Dermatol 1996; 37:12.
Goldstein AT, Marinoff SC, Christopher K, Srodon M. Prevalence of vulvar lichen sclerosus in a general gynecology practice. J Reprod Med 2005; 50:477.
Leibovitz A, Kaplun V V, Saposhnicov N, Habot B. Vulvovaginal examinations in elderly nursing home women residents. Arch Gerontol Geriatr 2000; 31:1.
Lorenz B, Kaufman RH, Kutzner SK. Lichen sclerosus. Therapy with clobetasol propionate. J Reprod Med 1998; 43:790.
Dalziel KL, Millard PR, Wojnarowska F. The treatment of vulval lichen sclerosus with a very potent topical steroid (clobetasol propionate 0.05%) cream. Br J Dermatol 1991; 124:461.
Diakomanolis ES, Haidopoulos D, Syndos M, et al. Vulvar lichen sclerosus in postmenopausal women: a comparative study for treating advanced disease with clobetasol propionate 0.05%. Eur J Gynaecol Oncol 2002; 23:519.
Goldstein AT, Creasey A, Pfau R, et al. A double-blind, randomized controlled trial of clobetasol versus pimecrolimus in patients with vulvar lichen sclerosus. J Am Acad Dermatol 2011; 64:e99.
Virgili A, Borghi A, Toni G, et al. First randomized trial on clobetasol propionate and mometasone furoate in the treatment of vulvar lichen sclerosus: results of efficacy and tolerability. Br J Dermatol 2014; 171:388.
Chibnall R. Vulvar Pruritus and Lichen Simplex Chronicus. Obstet Gynecol Clin North Am 2017; 44:379.
Stewart KM. Clinical care of vulvar pruritus, with emphasis on one common cause, lichen simplex chronicus. Dermatol Clin 2010; 28:669.
Reyes MC, Cooper K. An update on vulvar intraepithelial neoplasia: terminology and a practical approach to diagnosis. J Clin Pathol 2014; 67:290.
Bornstein J, Bogliatto F, Haefner HK, et al. The 2015 International Society for the Study of Vulvovaginal Disease (ISSVD) Terminology of Vulvar Squamous Intraepithelial Lesions. J Low Genit Tract Dis 2016; 20:11.
Crum CP, Herrington CS, McCluggage WG, et al. Tumours of the vulva; epithelial tumours. In: WHO Classification of Tumours of Female Reproductive Organs, 4th ed, Kurman RJ, Carcangiu ML, Herrington CS, et al (Eds), IARC Press, Lyon 2014.
Miller BE. Vulvar intraepithelial neoplasia treated with cavitational ultrasonic surgical aspiration. Gynecol Oncol 2002; 85:114.
von Gruenigen VE, Gibbons HE, Gibbins K, et al. Surgical treatments for vulvar and vaginal dysplasia: a randomized controlled trial. Obstet Gynecol 2007; 109:942.
Sideri M, Spinaci L, Spolti N, Schettino F. Evaluation of CO(2) laser excision or vaporization for the treatment of vulvar intraepithelial neoplasia. Gynecol Oncol 1999; 75:277.
Jones RW, McLean MR. Carcinoma in situ of the vulva: a review of 31 treated and five untreated cases. Obstet Gynecol 1986; 68:499.
Rettenmaier MA, Berman ML, DiSaia PJ. Skinning vulvectomy for the treatment of multifocal vulvar intraepithelial neoplasia. Obstet Gynecol 1987; 69:247.
Jones RW, Rowan DM, Stewart AW. Vulvar intraepithelial neoplasia: aspects of the natural history and outcome in 405 women. Obstet Gynecol 2005; 106:1319.
Satmary W, Holschneider CH, Brunette LL, Natarajan S. Vulvar intraepithelial neoplasia: Risk factors for recurrence. Gynecol Oncol 2018; 148:126.
Hatch KD, Davis JR. Complete resolution of Paget disease of the vulva with imiquimod cream. J Low Genit Tract Dis 2008; 12:90.
Son SH, Lee JS, Kim YS, et al. The role of radiation therapy for the extramammary paget’s disease of the vulva ; experience of 3 cases. Cancer Res Treat 2005; 37:365.
Sendagorta E, Herranz P, Feito M, et al. Successful treatment of three cases of primary extramammary Paget’s disease of the vulva with Imiquimod–proposal of a therapeutic schedule. J Eur Acad Dermatol Venereol 2010; 24:490.
Hata M, Omura M, Koike I, et al. Role of radiotherapy as curative treatment of extramammary Paget’s disease. Int J Radiat Oncol Biol Phys 2011; 80:47.
Brummer O, Stegner HE, Böhmer G, et al. HER-2/neu expression in Paget disease of the vulva and the female breast. Gynecol Oncol 2004; 95:336.
Richter CE, Hui P, Buza N, et al. HER-2/NEU overexpression in vulvar Paget disease: the Yale experience. J Clin Pathol 2010; 63:544.





