Traqueítis Bacteriana: Revisión del Diagnóstico y Tratamiento.
La traqueítis bacteriana es una infección bacteriana exudativa invasiva de los tejidos blandos de la tráquea. En algunos casos, hay afectación de las estructuras laríngeas subglóticas, extensión al árbol bronquial superior o neumonía asociada. Por tanto, “laringotraqueobronquitis bacteriana aguda” puede ser una descripción clínica y anatómica más precisa de esta entidad, pero “traqueítis bacteriana” es la terminología preferida en la mayoría de los libros de texto y publicaciones.
Otros términos que se han utilizado para describir a la infección bacteriana exudativa invasiva de los tejidos blandos de la tráquea incluyen “crup bacteriana”, “crup membranosa”, “crup seudomembranosa”, “laringotraqueobronquitis aguda” y “laringotraqueobronquitis membranosa”.
Epidemiología de la Traqueítis Bacteriana
La incidencia de la traqueítis bacteriana se desconoce, pero parece ser rara. La incidencia estimada es de 0.1 casos por 100,000 niños por año. No obstante, la traqueítis bacteriana se encuentra entre las urgencias de vías respiratorias pediátricas más frecuentes que requieren ingreso a una unidad de cuidados intensivos. La traqueítis bacteriana generalmente ocurre durante los primeros seis años de vida (rango de edad promedio de 10 a 75 meses). Sin embargo, se ha informado en bebés de hasta un mes, adolescentes y adultos. Hay un ligero predominio masculino (relación hombre / mujer de 1.3:1).
La mayoría de los casos de traqueítis bacteriana ocurren en niños previamente sanos en el contexto de una infección viral del tracto respiratorio. La mayoría de los casos ocurren en otoño e invierno, coincidiendo con las epidemias estacionales típicas de la parainfluenza, el virus sincitial respiratorio y la influenza estacional.
Microbiología de la Traqueítis Bacteriana
Staphylococcus aureus es la bacteria aislada más común en casi todas las series de casos; hay informes aislados de traqueítis bacteriana causada por S. aureus resistente a la meticilina. Otras bacterias comúnmente aisladas incluyen Streptococcus pneumoniae, Streptococcus del grupo A (Streptococcus pyogenes), estreptococos alfa-hemolíticos y Moraxella catarrhalis (que es más común entre los niños más pequeños). Las cepas de Haemophilus influenzae, incluyendo las cepas de tipo b (Hib) y no típicas, también pueden ocasionar traqueítis bacteriana; sin embargo, esta entidad es a menudo polimicrobiana.
Los virus que se han aislado en niños con traqueítis bacteriana incluyen influenza A, influenza B, virus sincitial respiratorio (RSV), virus parainfluenza, sarampión y enterovirus. La influenza tipo A parece ser la infección viral más comúnmente asociada. El virus del herpes simple puede predisponer a la traqueítis y causarla, especialmente en personas inmunosuprimidas.
Etiopatogenia de la Traqueítis Bacteriana
La laringe de individuos sanos a menudo se coloniza con especies bacterianas comunes al tracto respiratorio superior, algunas de las cuales son potencialmente patógenas (Staphylococcus aureus, Streptococcus pneumoniae, bacterias entéricas gramnegativas, Pseudomonas aeruginosa). Dicha colonización puede extenderse, al menos transitoriamente, hacia la tráquea. La colonización bacteriana de la tráquea puede estar presente dentro de las 24 horas posteriores al nacimiento, incluso en bebés nacidos con <31 semanas de gestación.
La traqueítis bacteriana casi siempre ocurre en el contexto de un daño previo a la mucosa de las vías respiratorias, como ocurre con una infección vírica precedente. La aspiración de secreciones cargadas de bacterias en la tráquea durante la infección bacteriana del tracto respiratorio superior (p.e. en la rinosinusitis bacteriana aguda, faringitis estreptocócica) o después de una amigdalectomía también puede conducir a una traqueítis bacteriana. La extensión de la infección traqueal al torrente sanguíneo es poco frecuente, ya que los hemocultivos rara vez son positivos.
Los hallazgos patológicos varían según la combinación de virus predisponentes específicos y etiología bacteriana. Los estudios realizados de autopsias han observado una obstrucción subglótica grave causada por edema, restos necróticos y secreciones purulentas. La mucosa traqueal está edematosa e hiperémica. Los parches de mucosa pueden ser necróticos o estar desprendidos. Hay presencia de infiltrados de células mononucleares y polimorfonucleares en la mucosa y submucosa; con presencia de microabscesos.
Presentación Clínica de la Traqueítis Bacteriana
En la mayoría de los niños, los síntomas y signos prodrómicos sugestivos de infección del tracto respiratorio viral están presentes entre uno y tres días antes de que aparezcan signos más graves de enfermedad, como estridor y disnea (traqueítis bacteriana secundaria). En una minoría de casos, el inicio es fulminante, con progresión a dificultad respiratoria aguda menos de 24 horas después del inicio de síntomas inicialmente menores (traqueítis bacteriana primaria). La mayoría de los niños con inicio fulminante tienen apariencia tóxica, con fiebre y leucocitosis al momento de la presentación.
Cuadro Clínico
Las características clínicas predominantes de la traqueítis bacteriana son las de la obstrucción de las vías respiratorias: estridor, tos y dificultad respiratoria. En niños con signos de obstrucción grave de la vía aérea o insuficiencia respiratoria inminente (es decir, retracciones marcadas, mala ventilación, fatiga, apatía o nivel de conciencia disminuido), el control de la vía aérea precede a la evaluación diagnóstica. Los niños menores de dos a tres años de edad pueden tener un mayor riesgo de enfermedad grave debido al diámetro de vía aérea relativamente estrecho. Las características clínicas comunes incluyen:
- Fiebre (común pero no universal).
- Estridor (inspiratorio o espiratorio).
- Tos (no dolorosa; los exudados membranosos pueden ser expectorados).
- Dificultad respiratoria.
- El babeo no es común, pero puede estar presente.
Otros síntomas y signos poco comunes pero notificados incluyen dolor de cuello, ortopnea, asfixia, disfagia, disfonía y síncope. Los pacientes con obstrucción importante pueden presentar cianosis, somnolencia o comportamientos combativos (relacionados con la hipoxemia y/o la hipercarbia). La ronquera y las sibilancias, cuando están presentes, generalmente reflejan la infección viral subyacente (Parainfluenza y virus sincitial respiratorio, respectivamente), pero en ocasiones pueden deberse a una infección bacteriana de las estructuras laríngeas o que se extienden desde la tráquea hasta el árbol bronquial.
También puede haber rinorrea, exantema, faringitis, perfusión deficiente, eritrodermia, letargo y otros hallazgos que representan manifestaciones de la infección viral asociada o sepsis bacteriana o producción de toxinas. El síndrome de shock tóxico y la escarlatina se han notificado en asociación con S. aureus y la traqueítis bacteriana por estreptococos del grupo A, respectivamente.
Hallazgos Radiográficos
Las radiografías laterales o anteroposteriores cervicales suelen mostrar un estrechamiento (signo del campanario) de la tráquea subglótica que puede ser indistinguible de la del crup viral. En pacientes con signos de obstrucción grave de la vía aérea o insuficiencia respiratoria inminente (es decir, retracciones marcadas, pobre ventilación, fatiga, apatía o nivel de conciencia disminuido), la evaluación radiográfica debe aplazarse hasta después de que se haya manejado la vía aérea.
La irregularidad de los márgenes de la mucosa traqueal por debajo de la subglotis y/o la presencia de sombras irregulares o lineales (membranas) en el lumen traqueal son comunes pero no universales. Las radiografías seriadas pueden mostrar cambios en la posición o la desaparición de sombras cuando los exudados o pseudomembranas cambian de posición o son expectorados. Los exudados o pseudomembranas pueden imitar la localización de cuerpos extraños en las vías respiratorias. Otros hallazgos pueden incluir infiltrados pulmonares, atelectasias, hiperinsuflación y/o edema pulmonar.
Hallazgos de Laboratorio
Ni una biometría hemática con diferencial ni marcadores inflamatorios son útiles para confirmar o excluir el diagnóstico de traqueítis bacteriana. El recuento de leucocitos es muy variable; siendo la leucopenia leve tan común como la leucocitosis. El aumento de bandas es común. El recuento de leucocitos no se correlaciona con la gravedad de la enfermedad o la duración máxima de la hospitalización. La tinción de Gram de los exudados generalmente muestra neutrófilos y puede mostrar una o más morfologías bacterianas. Los hemocultivos rara vez son positivos.
Diagnóstico de Traqueítis Bacteriana
Se debe sospechar traqueítis bacteriana en niños que presentan un inicio agudo de obstrucción de las vías respiratorias en el contexto de una infección viral del tracto respiratorio superior y en niños con laringotraqueítis febriles, de apariencia tóxica y que tienen una mala respuesta al tratamiento con epinefrina nebulizada y glucocorticoides.
El diagnóstico definitivo de traqueítis bacteriana requiere la visualización directa de la traquea inflamada cubierta de exudado. Las estructuras adyacentes pueden o no estar involucradas. Se puede hacer un diagnóstico presuntivo en niños con características clínicas y radiográficas consistentes. Los hallazgos de laboratorio (por ejemplo, recuento de leucocitos, marcadores inflamatorios) no son útiles para realizar o excluir el diagnóstico.
Endoscopia
La endoscopia (laringoscopia directa y/o broncoscopia) es necesaria para el diagnóstico definitivo y, posiblemente, el manejo de la vía aérea. Por lo general, se realiza en quirófano, la unidad de cuidados intensivos o un entorno equivalente, donde se pueda establecer rápidamente una vía aérea artificial si es necesario.
Indicaciones
Se desconoce si todos los niños con sospecha de traqueítis bacteriana requieren endoscopia. Los niños que requieren intubación en función de la gravedad de su presentación clínica o tienen progresión de la dificultad respiratoria son los que tienen más probabilidades de beneficiarse de la endoscopia. Cuando se realiza una endoscopia, se recomienda la endoscopia rígida para aspirar membranas de exudado y obtener muestras para cultivo en niños con alta sospecha clínica de traqueítis bacteriana y dificultad respiratoria moderada a grave y/o inminente compromiso de la vía aérea. Para los niños con una presentación más leve, la endoscopia flexible es una alternativa.
Los niños con solo pequeñas irregularidades traqueales en las radiografías simples, ausencia de dificultad respiratoria e hipoxia, y ninguna otra indicación clínica de intubación pueden tratarse inicialmente sin endoscopia. Dichos niños deben ser monitoreados de cerca para detectar dificultad respiratoria e hipoxia. En caso de que la enfermedad progrese, los exudados abundantes o las seudomembranas desprendidas podrían obstruir las vías respiratorias y requerir intubación.
Hallazgos
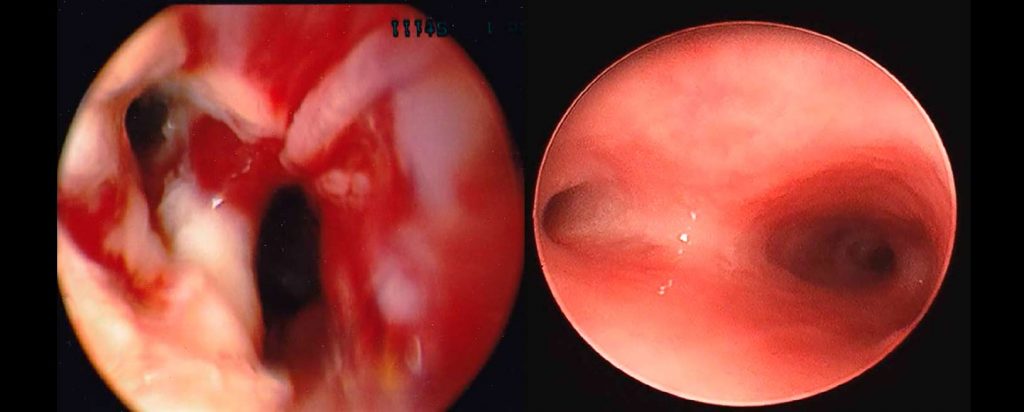
En los niños con traqueítis bacteriana, la endoscopia suele mostrar una epiglotis normal con estrechamiento subglótico (edema, eritema) y secreciones gruesas y purulentas en la tráquea. Se pueden observar pseudomembranas y el exudado puede extenderse hasta los bronquios. Se observan membranas o secreciones espesas en hasta el 89% de los casos durante la broncoscopia rígida. Si está indicado, las secreciones purulentas y pseudomembranas pueden eliminarse durante la endoscopia. Los exudados distintivos varían en cantidad y características. En casos leves, los exudados pueden ser mínimos o estar ausentes.
En los casos más graves, los exudados son extensos y, a veces, tan tenaces que no pueden ser expectorados. Los exudados pueden tomar la forma de pseudomembranas que permanecen adheridas a la luz traqueal o se desprenden. Al principio, la mucosa traqueal puede parecer simplemente roja e inflamada, pero con la progresión y falta de tratamiento, las superficies quedan cubiertas por un exudado con una superficie seca, vidriada y gris que puede estrechar la luz traqueal. Puede producirse una marcada destrucción de la mucosa y capas más profundas de la tráquea. Se han descrito perforación y neumomediastino.
La traqueítis bacteriana puede afectar a las estructuras laríngeas, así como a la tráquea. La epiglotis generalmente aparece normal pero puede estar ligeramente eritematosa. El resto de la laringe puede estar cubierta por exudados purulentos, aunque en una minoría de casos. La participación de los bronquios principales es común, y los exudados pueden extenderse hacia el árbol bronquial.
Diagnóstico Etiológico de la Traqueítis Bacteriana
Las muestras para tinción de Gram y cultivos (aeróbicos y anaeróbicos) deben obtenerse durante la endoscopia o inmediatamente después de la intubación endotraqueal en pacientes que requieren asistencia respiratoria. Los pacientes mayores que no requieren estos procedimientos pueden proporcionar una muestra de esputo adecuada para la tinción de Gram y los cultivos.
Las muestras traqueales o de vías respiratorias superiores pueden enviarse para cultivo viral o pruebas basadas en la reacción en cadena de la polimerasa (PCR). Esto puede proporcionar información sobre la presentación y la evolución clínica posterior, ayudando a tomar decisiones con respecto al uso de terapias antivirales. Los hemocultivos rara vez son positivos en niños con traqueítis bacteriana, pero deben obtenerse en niños inmunocomprometidos, niños con signos de sepsis o en quienes no se obtuvieron muestras del tracto respiratorio antes del inicio de la terapia antimicrobiana.
Tratamiento de la Traqueítis Bacteriana
Las piedras angulares del tratamiento de la traqueítis bacteriana son el mantenimiento de la vía respiratoria, la reanimación con líquidos (si es necesario) y la administración de agentes antimicrobianos apropiados. Algunos niños requieren una evaluación urgente de la vía aérea mediante endoscopia. Este procedimiento generalmente se realiza mejor en el quirófano, unidad de cuidados intensivos o sala de choque.
En general, los niños con traqueítis bacteriana deben ser ingresados en una unidad de cuidados intensivos pediátricos, incluso si no se requiere intubación endotraqueal, por lo que se puede monitorizar la posible progresión de la enfermedad.
Manejo de la Vía Aérea
El mantenimiento de la vía aérea es el pilar del tratamiento de la traqueítis bacteriana. El manejo inicial se basa en el grado de dificultad respiratoria determinado por la evaluación clínica. En niños con signos de obstrucción grave de la vía aérea o insuficiencia respiratoria inminente (es decir, hipoxia, retracciones marcadas, ventilación pobre, fatiga, apatía o nivel de conciencia disminuido) el manejo de la vía aérea precede a la evaluación diagnóstica.
Los pacientes con signos de obstrucción grave de la vía aérea superior deben ser trasladados a quirófano, si el tiempo lo permite, donde se puede establecer una vía aérea artificial, quirúrgicamente si es necesario. Un médico experto en el manejo de la vía aérea debe vigilar al paciente en todo momento.
Oxígeno suplementario
Se debe proporcionar oxígeno humidificado suplementario para los niños con dificultad respiratoria o hipoxia, medido por oximetría de pulso o gasometría arterial.
Endoscopia
La endoscopia (flexible o rígida) es un importante componente terapéutico y de diagnóstico en el tratamiento de niños con traqueítis bacteriana. Los hallazgos endoscópicos pueden confirmar el diagnóstico y el procedimiento puede ser necesario para extirpar exudados pseudomembranosos adherentes o copiosos, que pueden causar obstrucción de las vías respiratorias. El desbridamiento endoscópico de los exudados traqueales puede producir una mejoría suficiente para permitir un manejo adicional sin intubación.
Intubación Endotraqueal
La mayoría de los niños con traqueítis bacteriana requieren intubación endotraqueal para la obstrucción de las vías respiratorias relacionada con secreciones purulentas. La traqueotomía generalmente no es necesaria durante el tratamiento inicial, pero puede ser necesaria para la estenosis subglótica residual. Los pacientes que están intubados durante el tratamiento de la traqueítis bacteriana requieren cuidados meticulosos de enfermería. La aspiración frecuente es necesaria para prevenir la obstrucción del tubo endotraqueal, que puede ser fatal.
La extubación generalmente se puede lograr cuando se produce una fuga de aire alrededor del tubo endotraqueal, y las secreciones traqueales son mínimas (generalmente después de tres a seis días de tratamiento). La broncoscopia seriada para documentar la resolución de los signos inflamatorios locales en la tráquea no es necesaria.
Broncodilatadores
No hay ensayos clínicos de terapia broncodilatadora (por ejemplo, salbutamol, epinefrina) en el tratamiento de la traqueítis bacteriana. Dado que las presentaciones clínicas de traqueítis bacteriana y crup viral pueden superponerse, algunos autores sugieren que la falta de respuesta a la inhalación de epinefrina nebulizada es útil para distinguir la traqueítis bacteriana del crup. La epinefrina racémica nebulizada o la L-epinefrina se pueden usar cuando se considera que el crup es la etiología de la presentación clínica (p.e. tos perruna, estrechamiento subglótico en radiografías simples) junto con traqueítis bacteriana.
La epinefrina nebulizada puede o no ayudar a reducir el edema de las vías respiratorias o eliminar las secreciones de las vías respiratorias en pacientes con traqueítis bacteriana. Las sibilancias pueden asociarse con traqueítis bacteriana como resultado de 1) el estrechamiento de las vías respiratorias grandes por las secreciones purulentas o membranas mucosas necróticas desprendidas o 2) los efectos de la bronquiolitis viral cuando dicha infección es el factor que precipita la traqueitis bacteriana. Las sibilancias pueden o no mejorar después del tratamiento con salbutamol nebulizado.
En pacientes con sibilancias, se puede probar el salbutamol nebulizado, pero si no se observa una respuesta clínica dentro de una hora después del tratamiento, no se deben administrar tratamientos subsiguientes. Si hay una respuesta clínica, se pueden administrar dosis repetidas con una evaluación continua después de cada tratamiento. No hay informes hasta la fecha sobre el uso de solución salina hipertónica nebulizada como tratamiento complementario para la eliminación de las secreciones de las vías respiratorias en la traqueítis bacteriana.
Glucocorticoides
Los glucocorticoides no son parte del manejo estándar de la traqueítis bacteriana. El uso de glucocorticoides en el tratamiento inicial no parece influir en el resultado general; la mayoría de los pacientes se recuperan completamente aún cuando estos agentes no se usan. No se recomienda utilizar glucocorticoides de forma rutinaria en el tratamiento inicial de los niños con traqueítis bacteriana.
En niños que requieren intubación, se han usado glucocorticoides (principalmente dexametasona) para facilitar la extubación a medida que el niño se recupera de la enfermedad; sin embargo, el uso rutinario de glucocorticoides en este contexto no está indicado generalmente. El uso de glucocorticoides para facilitar la extubación puede considerarse caso por caso varios días después de iniciada la terapia antimicrobiana, cuando los signos sistémicos mejoran y la necesidad de succión de las secreciones de las vías respiratorias es mínima.
El manejo de líquidos se determina según la presión arterial, la perfusión y los signos clínicos de hipovolemia. Los niños con shock séptico asociado pueden requerir resucitación con fluidos vigorosos y apoyo presor; Un manejo menos agresivo de fluidos puede ser suficiente en casos más leves.
Tratamiento Antimicrobiano
Además del manejo de las vías respiratorias, los pacientes con traqueítis bacteriana requieren terapia antimicrobiana. Se recomienda que la terapia antimicrobiana inicial para la traqueítis bacteriana cubra los patógenos aislados más frecuentemente, que incluyen Staphylococcus aureus (incluyendo S. aureus resistente a la meticilina), Streptococcus del grupo A, Streptococcus pneumoniae, Haemophilus influenzae y Moraxella catarrhalis.
El esquema de antibióticos para la traqueítis bacteriana se determina caso por caso. La terapia antibacteriana óptima para la traqueítis bacteriana no se ha estudiado en ensayos controlados aleatorizados. El esquema inicial de antibióticos se individualiza de acuerdo con los probables patógenos, la susceptibilidad antimicrobiana local y la tinción de Gram. Los resultados de la tinción de Gram pueden sugerir un patógeno particular antes de que estén disponibles los resultados del cultivo; sin embargo, la terapia antimicrobiana de amplio espectro debe continuarse hasta que los resultados del cultivo estén disponibles. Cuando se dispone de resultados de cultivo y susceptibilidad, el esquema se puede ajustar. Puede justificarse la interconsulta con un infectólogo pediatra.
Duración
La duración mínima efectiva de la terapia con antibióticos es desconocida. Las series de casos disponibles proporcionan una guía poco importante, pero un esquema de 10 días parece ser suficiente. Los esquemas más prolongados pueden estar indicados para niños con sitios de infección extratraqueal asociados o persistencia de inflamación traqueal más allá de 7 a 10 días. La transición a antibióticos orales puede ser una opción dependiendo de la disponibilidad de agentes orales efectivos y la idoneidad para el tratamiento de cualquier sitio de infección extratraqueal, si está presente.
La transición a una presentación oral se puede hacer cuando el paciente pueda reanudar y tolerar la alimentación enteral y/o en el momento del alta hospitalaria si el esquema de tratamiento debe completarse de manera ambulatoria. En general, esto debería ocurrir únicamente después de que los signos sistémicos de enfermedad (por ejemplo, fiebre, dificultad respiratoria) hayan remitido o mejorado sustancialmente.
Terapia antiviral
La terapia antiviral puede estar justificada cuando la influenza es la etiología viral predisponente y los síntomas virales han estado presentes durante menos de dos o posiblemente tres días en huéspedes inmunocompetentes.
Evolución Clínica de la Traqueítis Bacteriana
Algunos niños requieren cuidados intensivos prolongados, intubación y hospitalización. La mayoría de los niños con traqueítis bacteriana demostrarán una mejoría clínica sustancial dentro de las primeras 48 a 72 horas una vez que se haya instituido una terapia antimicrobiana efectiva y otras medidas de soporte. Los niños con shock séptico asociado o síndrome de dificultad respiratoria aguda pueden tener una tasa de respuesta más lenta. Es posible que se tenga que ajustar el espectro de cobertura de la terapia antimicrobiana si hay un deterioro clínico continuo (p.e. aumento de la hipoxemia o la progresión de la sepsis al shock séptico) o falta de mejoría en un plazo de 48 a 72 horas.
Pronóstico y Complicaciones de la Traqueítis Bacteriana
Los niños con traqueítis bacteriana generalmente se recuperan sin secuelas. La mucosa traqueal suele recuperarse sin dejar cicatriz. Los pacientes pueden fallecer por insuficiencia respiratoria primaria con paro cardíaco, taponamiento del tubo endotraqueal (en pacientes intubados), síndrome de shock tóxico asociado y complicaciones por neumotórax y neumomediastino asociados en caso de que ocurran.
La anoxia cerebral puede ocurrir si hay un retraso en la atención médica o dificultad para asegurar o mantener la vía aérea. La evolución clínica puede complicarse por el síndrome de dificultad respiratoria aguda, disfunción orgánica múltiple o edema pulmonar. Se ha descrito estenosis subglótica residual. En dos revisiones sistemáticas de series de casos publicadas, la tasa de mortalidad fue del 2 a 3%. La frecuencia de complicaciones fue la siguiente:
- Hipotensión: 2 a 6%.
- Paro cardiorrespiratorio: 2 a 3%
- Síndrome de dificultad respiratoria aguda: 1 a 3%
- Disfunción orgánica múltiple: 1%
- Neumotórax: 1%
- Edema pulmonar: 0.5 a 1%.
- Estenosis subglótica: 1%
Prevención de la Traqueítis Bacteriana
La principal forma de prevención es la vacunación contra neumococo y los virus (p.e. sarampión o influenza) que pueden predisponer a los niños a traqueítis bacteriana y otras infecciones bacterianas secundarias del tracto respiratorio.
Referencias Bibliográficas
Salamone FN, Bobbitt DB, Myer CM, et al. Bacterial tracheitis reexamined: is there a less severe manifestation? Otolaryngol Head Neck Surg 2004; 131:871.
Hopkins A, Lahiri T, Salerno R, Heath B. Changing epidemiology of life-threatening upper airway infections: the reemergence of bacterial tracheitis. Pediatrics 2006; 118:1418.
Gallagher PG, Myer CM 3rd. An approach to the diagnosis and treatment of membranous laryngotracheobronchitis in infants and children. Pediatr Emerg Care 1991; 7:337.
Hjuler IM, Hansen MB, Olsen B, Renneberg J. Bacterial colonization of the larynx and trachea in healthy children. Acta Paediatr 1995; 84:566.
De Dooy J, Ieven M, Stevens W, et al. Endotracheal colonization at birth is associated with a pathogen-dependent pro- and antiinflammatory cytokine response in ventilated preterm infants: a prospective cohort study. Pediatr Res 2004; 56:547.
Liston SL, Gehrz RC, Siegel LG, Tilelli J. Bacterial tracheitis. Am J Dis Child 1983; 137:764.
Edwards KM, Dundon MC, Altemeier WA. Bacterial tracheitis as a complication of viral croup. Pediatr Infect Dis 1983; 2:390.
Eid NS, Jones VF. Bacterial tracheitis as a complication of tonsillectomy and adenoidectomy. J Pediatr 1994; 125:401.
Henry RL, Mellis CM, Benjamin B. Pseudomembranous croup. Arch Dis Child 1983; 58:180.
Dudin AA, Thalji A, Rambaud-Cousson A. Bacterial tracheitis among children hospitalized for severe obstructive dyspnea. Pediatr Infect Dis J 1990; 9:293.
Bernstein T, Brilli R, Jacobs B. Is bacterial tracheitis changing? A 14-month experience in a pediatric intensive care unit. Clin Infect Dis 1998; 27:458.
Orton HB, Smith EL, Bell HO, Ford RA. Acute laryngotracheobronchitis. Arch Otolaryngol 1941; 33:926.
Neffson AH. Acute laryngotracheobronchitis: a 25 year review. Am J Med Sci 1944; 208:524.
Liston SL, Gehrz RC, Jarvis CW. Bacterial tracheitis. Arch Otolaryngol 1981; 107:561.
Yamazaki Y, Hirai K, Honda T. Pseudomembranous tracheobronchitis caused by methicillin-resistant Staphylococcus aureus. Scand J Infect Dis 2002; 34:211.
Miranda AD, Valdez TA, Pereira KD. Bacterial tracheitis: a varied entity. Pediatr Emerg Care 2011; 27:950.
Graf J, Stein F. Tracheitis in pediatric patients. Semin Pediatr Infect Dis 2006; 17:11.
Surh L, Read SE. Staphylococcal tracheitis and toxic shock syndrome in a young child. J Pediatr 1984; 105:585.
Naqvi SH, Dunkle LM. Bacterial tracheitis and viral croup. Pediatr Infect Dis 1984; 3:282.
Han BK, Dunbar JS, Striker TW. Membranous laryngotracheobronchitis (membranous croup). AJR Am J Roentgenol 1979; 133:53.
Friedman EM, Jorgensen K, Healy GB, McGill TJ. Bacterial tracheitis–two-year experience. Laryngoscope 1985; 95:9.
Eckel HE, Widemann B, Damm M, Roth B. Airway endoscopy in the diagnosis and treatment of bacterial tracheitis in children. Int J Pediatr Otorhinolaryngol 1993; 27:147.
Walner DL, Ouanounou S, Donnelly LF, Cotton RT. Utility of radiographs in the evaluation of pediatric upper airway obstruction. Ann Otol Rhinol Laryngol 1999; 108:378.
Denneny JC 3rd, Handler SD. Membranous laryngotracheobronchitis. Pediatrics 1982; 70:705.
Gallagher PG, Myer CM 3rd. An approach to the diagnosis and treatment of membranous laryngotracheobronchitis in infants and children. Pediatr Emerg Care 1991; 7:337.
Salamone FN, Bobbitt DB, Myer CM, et al. Bacterial tracheitis reexamined: is there a less severe manifestation? Otolaryngol Head Neck Surg 2004; 131:871.
Eckel HE, Widemann B, Damm M, Roth B. Airway endoscopy in the diagnosis and treatment of bacterial tracheitis in children. Int J Pediatr Otorhinolaryngol 1993; 27:147.
Hopkins A, Lahiri T, Salerno R, Heath B. Changing epidemiology of life-threatening upper airway infections: the reemergence of bacterial tracheitis. Pediatrics 2006; 118:1418.
Graf J, Stein F. Tracheitis in pediatric patients. Semin Pediatr Infect Dis 2006; 17:11.
Liston SL, Gehrz RC, Siegel LG, Tilelli J. Bacterial tracheitis. Am J Dis Child 1983; 137:764.
Huang YL, Peng CC, Chiu NC, et al. Bacterial tracheitis in pediatrics: 12 year experience at a medical center in Taiwan. Pediatr Int 2009; 51:110.





