Maltrato Infantil: Evaluación y Manejo Inicial en Urgencias.

La identificación del maltrato infantil durante la atención médica debe ser oportuna, no solo para tratar la urgencia actual del niño, sino también para protegerlo de una lesión posterior, quizás más grave. Los niños que regresan con sus familias después de un evento de maltrato infantil tienen un 11 a 50% de posibilidades de un segundo evento. La mayoría de los eventos iniciales y recurrentes son negligencia. Revisamos a continuación las claves de la evaluación y manejo inicial del maltrato infantil en el servicio de urgencias.
En un estudio de niños atendidos en en el servicio de urgencias por accidentes, pero retrospectivamente diagnosticado como abuso físico, el 13% de los pacientes sufrió otro evento en los siguientes cinco años. A pesar de la urgencia de identificar claves de abuso infantil y de la existencia de leyes de notificación obligatoria en muchos países del mundo, el maltrato infantil sigue siendo constantemente identificado y denunciado. Múltiples factores contribuyen a este problema, incluidos la falta de conocimiento y experiencia de los profesionales de la salud, así como la variación en la interpretación de lo que constituye una sospecha razonable para informar a las autoridades.
Abordaje en el Maltrato Infantil
Al evaluar al niño, es importante recordar que los hallazgos que parecen indicar abuso pueden deberse a otras causas. La familiaridad con las condiciones médicas y las prácticas culturales que imitan el maltrato infantil y la evaluación médica, de laboratorio y radiológica pueden facilitar el diagnóstico correcto, el inicio de un tratamiento adecuado y evitar las consecuencias de un informe no fundamentado de sospecha de maltrato infantil.
En las primeras etapas de la evaluación de un probable abuso, debemos usar un lenguaje no acusatorio que enfatice la necesidad de una evaluación adicional. Por ejemplo: “A veces, cuando vemos lesiones como esta, debemos evaluar al pequeño dado que pueden poner en riesgo su vida.” O “Esto ha ocasionado mayor daño de lo que normalmente esperaríamos de un suceso como el que está describiendo. Debemos determinar si se trata de algo meramente médico, o si alguien podría estar lastimando a su hijo.”
Evaluación Médica del Paciente con Maltrato Infantil
La evaluación médica ante la sospecha de maltrato infantil comienza con la obtención de una historia clínica completa, la realización de un examen físico meticuloso y la observación de las interacciones entre los padres y el niño.
Historia Clínica
La descripción detallada de los eventos traumáticos debe incluir el inicio y progreso de la actividad precedente, los eventos que condujeron al evento traumático, la mecánica de las circunstancias perjudiciales y las acciones y síntomas subsiguientes del paciente. Este tipo de detalle es necesario para evaluar la verosimilitud de la información.
Recomendaciones para Interrogar al Niño
Debemos tener precaución de no repetir frecuentemente las preguntas ante la necesidad de obtener la versión del menor. Los niños pueden percibir que las preguntas repetidas implican que su primera respuesta fue incorrecta y puede llevar a una historia sesgada o cambiante. Los niños también intentarán responder preguntas que no entiendan, lo que dará como resultado información incorrecta. Por estas razones, muchos médicos prefieren no interrogar directamente al menor y se saltan este paso de la evaluación. En otras palabras, ten paciencia y formula las preguntas de manera entendible sencilla para el menor.
Independientemente de quién obtenga la información, el proceso debe comenzar con preguntas abiertas sobre cómo se generaron las lesiones y luego proceder a preguntas más específicas. Las preguntas deben dirigirse primero al niño si él o ella ya sabe hablar. Se entrevista primero a los padres y al niño juntos; si surge sospecha importante de abuso, se solicita permiso a los padres para entrevistar al niño solo. La mayoría de los padres estarán de acuerdo con esto. La negativa a permitir que el niño sea entrevistado sólo se considera una “foco rojo” y es sugerente de abuso. Trabajo social puede brindar apoyo en esta situación, tanto para evaluar la dinámica familiar como para facilitar la salida de los padres del consultorio (para entrevistarlos por separado).
Se recomienda usar preguntas abiertas que no introduzcan conceptos de actos abusivos o un abusador. Por ejemplo: “Platícame de tu muñeco de peluche” seguido de las preguntas indagatorias. Por ejemplo, siguiendo la declaración de un niño como: “…él me lastimó”:
- “Dijiste ‘él’ te lastimó, ¿quién es ‘él?”
- “¿Qué fue lo que hizo?”
- “¿Dónde te lastimó?”
- “¿Qué estabas haciendo cuando te lastimó?”
Debes considerar la edad y desarrollo psicomotor del niño a la hora de entrevistarlo. Mientras que los niños de tan solo tres años de edad a menudo pueden proporcionar respuestas a las preguntas “quién” y “qué”, para responder a “dónde” y especialmente “cuando” la comprensión llega más tarde. Si un niño pequeño tiene dificultad para responder las preguntas sobre el “cuándo”, otros detalles pueden sugerir el momento. Por ejemplo, un niño que no puede decirte que el abuso ocurrió hace dos semanas puede informar que ocurrió cuando visitó la casa de un vecino o amigo, o cuando todavía estaba puesto el arbolito de Navidad, o cuando estaba viendo un programa en particular en la televisión. Debes evitar pedirle al niño que seleccione de listas o responda preguntas de sí o no porque estos enfoques son inexactos.
Datos de Alarma de Maltrato Infantil
Los datos que levantan sospecha de maltrato infantil incluyen:
- La información proporcionada por el padre o tutor es inconsistente con las lesiones del niño (por ejemplo, un niño con antecedente de caída de un sofá a un piso alfombrado que presenta múltiples fracturas, laceración del hígado o traumatismo craneoencefálico).
- La historia es vaga o carente de detalles.
- La historia cambia en versiones repetidas dadas por el mismo cuidador a diferente personal (enfermera, médico, asistente, camillero, etc.), o diferentes historias son dadas por diferentes miembros de la familia (por ejemplo, el bebé se quemó mientras se bañaba en el lavamanos vs. cuando se bañaba en la bañera; la madre estaba bañando al bebé vs. su hermana lo estaba bañando).
- Lesiones que se atribuyen a acciones de los hermanos pequeños; esta historia puede ser ficticia o cierta; en cuyo último caso estará relacionada con la rivalidad entre hermanos, la supervisión inadecuada o la violencia en el hogar.
- No se ofrece ninguna versión: “No sé lo que pasó; su pierna se fracturó de repente”.
- Historia que es inconsistente con la etapa de desarrollo del niño (por ejemplo, un bebé de cuatro meses que abre el agua caliente en la bañera y se quema).
- Historia poco creíble (p.e. un niño se presenta con edema del muslo, justificado por los padres con “una rata le mordió”; mientras que las radiografías revelan una fractura espiroidea del fémur).
- Antecedente de hematomas previos o lesiones orofaciales en un bebé que aún no está gateando o caminando.
Si como médico examinador no conoces al paciente, debes obtener antecedentes sobre lesiones previas, hospitalizaciones y visitas al servicio de urgencias, así como información sobre el lugar de atención primaria y antecedentes clínicos del niño, incluidas enfermedades o afecciones que puedan imitar maltrato infantil. Puede ser necesario comunicarse con el proveedor de atención primaria del niño para determinar si ha recibido atención médica regular y vacunación según lo programado.
Exploración Física en el Maltrato Infantil
La evaluación física del niño debe incluir la evaluación de su ropa; por ejemplo, ¿es apropiada para la temporada del año? ¿está limpia y en buen estado?. El examen físico se realiza idealmente con el niño completamente expuesto; la ropa se puede quitar secuencialmente (p.e. evaluación de las extremidades superiores y el torso mientras la parte inferior del cuerpo está vestida, seguido de un examen del perineo y las extremidades inferiores con el torso vestido).
Se deben buscar lesiones cutáneas características, edema o deformidad, dolor en los huesos o renuencia a usar una extremidad, así como hemorragia retiniana, traumatismo en los genitales, boca (p.e. desgarros del frenillo lingual o labiales o petequias palatinas en un bebé prematuro), y signos de abandono (por ejemplo, desnutrición, mala higiene). Los hallazgos que generan sospecha de maltrato infantil incluyen:
- Lesiones con patrones que indiquen un método lesivo.
- Bofetada, hebilla del cinturón y otras contusiones que dejan marca.
- Quemaduras de cigarrillos, plancha, espátulas y otros objetos que dejan marca.
- Quemaduras por inmersión.
- Fracturas múltiples en varias etapas de curación, o cuando coexisten diferentes tipos de lesiones (p.e. contusiones, quemaduras y fracturas).
- Lesiones con una alta asociación a abuso:
- Hematomas en niños que aún no gatean o caminan.
- Hematomas en tórax, orejas y cuello.
- Fracturas de huesos largos en niños que no caminan.
- Fracturas de costillas en bebés menores de un año de edad
- Lesión de víscera hueca en niños menores de cuatro años.
- Hematoma subdural en bebés menores de un año.
- Lesiones que tienen baja probabilidad epidemiológica o biomecánica de surgir del evento traumático informado.
- Datos de descuido (un niño que está sucio o vestido inadecuadamente) pueden levantar sospecha de maltrato infantil; sin embargo, estos factores se correlacionan principalmente con negligencia o pobreza más que con el abuso; y el abuso puede estar presente en ausencia de estos signos.
- Antecedente de alteración del estado mental súbito no atribuible a una enfermedad médica (por ejemplo, hipoglucemia, hipoxemia, shock).
- Lesiones en los genitales.
Si bien un examen físico cuidadoso puede aumentar el nivel de sospecha de maltrato infantil, muchas lesiones por abuso permanecen ocultas, incluso después de una evaluación meticulosa.
Comportamiento de los Padres como Parte de la Evaluación del Maltrato Infantil
El comportamiento de los padres y la interacción entre los miembros de la familia deben observarse cuidadosamente durante la evaluación del niño. Ciertos comportamientos y/o interacción pueden aumentar el nivel de sospecha de maltrato infantil. Tales comportamientos incluyen:
- Discusión o violencia.
- Exceso y/o falta de interacción emocional entre padres o entre padres e hijos.
- Respuesta inapropiada a la gravedad de la lesión (por ejemplo, falta de preocupación).
- Demora en la búsqueda de atención médica.
- Una confesión parcial por parte de los padres (por ejemplo, “le pegué, pero no tan fuerte”).
- Una admisión franca por parte de los padres de que la lesión fue infligida.
Estas confesiones ocurren ocasionalmente y son una indicación de que el padre se da cuenta de que el abuso es un problema y está buscando ayuda.
Estudios de Laboratorio
La evaluación de laboratorio debe adaptarse a los hallazgos en la exploración física, así como a la naturaleza específica o historia de la lesión.
Evaluación del sangrado
Se puede justificar pruebas de coagulación y biometría hemática del niño para detectar coagulopatía que pudiera justificar los hematomas, hemorragia retiniana o sangrado intracraneal. Como mínimo, deben incluir biometría hemática completa con diferencial y recuento de plaquetas, protrombina y tiempos parciales de tromboplastina. Un enfoque más agresivo podría incluir fibrinógeno, trombina, factores 8, 9, 11 y 13, y factor de von Willebrand, aunque muchos especialistas eligen interconsultar a hematología antes de solicitar pruebas más avanzadas.
La anemia con un frotis de sangre periférica y recuento celular anormales pueden ser una manifestación de anemia nutricional asociada a negligencia. Las alteraciones de la protrombina y/o el tiempo parcial de tromboplastina están presentes en trastornos hemorrágicos (p.e. deficiencias de factores de la coagulación, lesión hepática importante, warfarina o envenenamiento por cumarina o coagulación intravascular diseminada (CID) resultante de una lesión grave o sepsis. En el contexto de CID, los tiempos de sangrado y determinación de fibrinógeno también pueden ser de utilidad.
Química Sanguínea y de Orina
La química sanguínea y orina también se deben solicitar con base en la presentación del paciente. Los niveles séricos de alanina aminotransferasa (ALT) y aspartato aminotransferasa (AST) generalmente están elevados en pacientes con lesión hepática, mientras que la amilasa o lipasa sérica pueden elevarse en la lesión pancreática. Estas dos lesiones pueden estar presentes simultáneamente.
En niños menores de 10 años que son llevados a consulta por abuso físico, la elevación de AST o ALT por encima de 80 U/L, puede indicar lesión intraabdominal, incluso en pacientes sin signos clínicos de traumatismo abdominal. Los electrolitos séricos y la osmolalidad pueden ser anormales en situaciones de p.e. traumatismo craneoencefálico, deshidratación o el castigo mediante ejercicio forzado. El calcio, fosfato y fosfatasa alcalina en suero, si son normales, pueden ayudar a descartar una enfermedad ósea (p.e. osteogénesis imperfecta, osteomalacia o raquitismo) como la etiología subyacente de las fracturas.
En los casos en que las fracturas son la única causa de sospecha de maltrato infantil, es razonable consultar con un experto en metabolismo óseo, como un endocrinólogo o genetista, y/o considerar la determinación de calcio, fósforo, fosfatasa alcalina, hormona paratiroidea, 25-hidroxivitamina D. Si existen datos sugerentes de deficiencia de cobre o la enfermedad de Menkes, puede justificarse la medición de los niveles de cobre o ceruloplasmina.
Examen General de Orina
El examen general de orina debe solicitarse en pacientes con antecedentes o examen físico que sea compatible con un traumatismo abdominal, deshidratación o insuficiencia renal aguda. La hematuria es un hallazgo común en el contexto de traumatismo abdominal o genitourinario. La rabdomiólisis puede estar causada por una lesión muscular extensa y debe considerarse en pacientes con tira reactiva positiva para el grupo hem en orina, pero que carece de eritrocitos al examen microscópico. Los pacientes con rabdomiolisis suelen tener cilindros granulares pigmentados en la orina, un color rojo a marrón del sobrenadante de la orina y una elevación marcada en el nivel plasmático de creatina quinasa.
La rabdomiolisis puede llevar a oliguria, necrosis tubular aguda e insuficiencia renal. El nitrógeno ureico en sangre y la creatinina suelen estar elevados. Otras anomalías de laboratorio asociadas con esta afección incluyen hipocalcemia, hiperfosfatemia e hiperuricemia. Del 10 al 40% de las víctimas desarrollan hiperpotasemia, como resultado de la liberación de potasio de las células dañadas o del compromiso renal. Se deben evitar los agentes de contraste urográfico porque pueden precipitar o empeorar la insuficiencia renal.
Toxicología
El uso malintencionado de productos farmacéuticos es otra forma de maltrato infantil, que consiste en la administración inadecuada de medicamentos u otras sustancias a los niños, entre ellos drogas ilegales, analgésicos, sedantes (por ejemplo, benzodiacepinas), etanol, antihistamínicos (por ejemplo, difenhidramina) y medicamentos para la tos o el resfriado . Las pruebas de toxicología (paneles de medicamentos en suero y orina) deben solicitarse en niños con sospecha de envenenamiento o exposición al fármaco y en aquellos que tienen síntomas compatibles con la ingestión, eventos breves, resueltos e inexplicados (BRUE), o síntomas neurológicos inexplicables (por ejemplo, ataxia).
Al solicitar dichas pruebas, se deben incluir sustancias que sean compatibles con los síntomas del paciente (p.e. pruebas para detectar etanol, opioides, benzodiacepinas, barbitúricos, marihuana y antihistamínicos en niños letárgicos). Si una prueba de detección (por ejemplo, un inmunoensayo mediado por enzimas para drogas de abuso) es positiva, entonces se debe realizar una prueba definitiva para confirmar y cuantificar la cantidad de sustancia presente (por ejemplo, cromatografía de gases o espectrofotometría de masas).
Puede ser necesario solicitar específicamente una prueba para el fármaco o droga de interés cuando esa sustancia en particular no se incluya en el examen toxicológico estándar de sangre y orina realizado por el laboratorio (por ejemplo, ipecac, que comúnmente se usa para inducir vómitos en el síndrome de Munchausen). Se recomienda consultar con un centro regional de control de intoxicaciones o con un toxicólogo para orientar con las recomendaciones para pruebas específicas e identificación de laboratorios especializados en los que se puedan realizar dichas pruebas en tales casos. La Organización Mundial de la Salud (OMS) proporciona una lista de centros internacionales de envenenamiento en su sitio web.
Estudios de Gabinete
Al igual que en la evaluación de laboratorio, la evaluación radiológica ante la sospecha de maltrato infantil depende de la edad del niño, el cuadro referido y los hallazgos del examen físico. Cuando las lesiones no son intencionales, la evaluación radiológica puede proporcionar una explicación alternativa (p.e. raquitismo, osteomalacia). Por otro lado, cuando las lesiones se han infligido, la evaluación radiológica puede identificar el alcance de la lesión.
Serie Esquelética
La serie esquelética es considerada como el mejor método para detectar fracturas en niños que han sufrido abuso. Las radiografías ortogonales (anteroposterior o AP y lateral) de cualquier área de hipersensibilidad ósea, edema, deformidad o rango de movimiento limitado, y todas las áreas que tienen un antecedente o evidencia de traumatismo previo que no haya sido completamente documentado por un estudio de imagen también deben ser realizados.
Indicaciones
La sospecha de abuso físico en niños menores de 24 meses de edad es una indicación absoluta para la serie esquelética. Un panel de especialistas ha desarrollado una guía que sugiere cuándo es necesaria la serie esquelética basada en la edad del niño, la ubicación y los tipos de hematomas. Las indicaciones relativas para el estudio del esqueleto incluyen:
- Niños de 24 a 60 meses con preocupación por abuso.
- Sospecha de abuso en niños con movilidad o comunicación limitadas, o alteración del nivel de conciencia a cualquier edad.
- Niños menores de 24 meses de edad que están asintomáticos, pero que comparten un hogar con un niño maltratado.
Si bien 24 meses han sido considerados como el umbral para la serie esquelética en algunos centros, muchas pautas consideran que la serie esquelética tiene utilidad en niños mayores. Como ejemplo, en un estudio observacional multicéntrico de niños referidos a un especialista en maltrato infantil, el 10% de los niños de 24 a 36 meses de edad (33 de 319) tuvieron una fractura identificada en la serie esquelética. Sin embargo, es poco probable que este protocolo sea útil en niños mayores de cinco años.
Técnica de la serie esquelética
La serie esquelética correctamente realizada requiere 21 vistas y una técnica especial, así como la interpretación por un radiólogo con experiencia en imagen del abuso infantil. La repetición de la serie esquelética realizada dos semanas después de la evaluación inicial puede aumentar el rendimiento diagnóstico y se recomienda en los casos en que existe sospecha de abuso después de la serie inicial, o cuando los resultados de la serie esquelética inicial no son concluyentes.
Lesión neurológica
Las lesiones del sistema nervioso central pueden ocurrir en niños sacudidos violentamente o heridos por impactos de alta energía.
Lesión intracraneal
La neuroimagen (tomografía computarizada o resonancia magnética) se puede usar para detectar estas lesiones, seguir su evolución y evaluar el desarrollo de complicaciones secundarias. El objetivo de la neuroimagen en el contexto agudo es la detección rápida de afecciones tratables (p.e. aumento de la presión intracraneal). La evaluación posterior debe dirigirse hacia una caracterización completa de la extensión y la edad de las lesiones. La neuroimagen debe realizarse en todos los bebés en los que se sospecha una lesión de cráneo no accidental, y tal vez en todos los niños menores de seis meses de edad en los que se sospecha cualquier lesión.
La tomografía computarizada (TAC) de cráneo sin contraste es el estudio de imagen de elección para la evaluación inicial en pacientes sintomáticos con sospecha de traumatismo craneal infligido. Se prefiere la resonancia magnética (RM) a la TAC en niños asintomáticos si hay disponibilidad del estudio y la interpretación por parte de un neurorradiólogo pediátrico. Puede haber evidencia de lesión por aceleración/desaceleración rotacional, con hemorragia subdural difusa, hemorragia subaracnoidea, contusiones corticales focales y/o edema cerebral.
Si el niño ha sufrido un impacto en la cabeza, se pueden identificar lesiones por contacto, como fracturas de cráneo, hematomas del cuero cabelludo y contusiones cerebrales. Aunque la TAC de cráneo tiene la mayor sensibilidad y especificidad para diagnosticar una hemorragia aguda, algunos estudios han demostrado que la TAC de cráneo inicial de los niños maltratados pueden parecer normales, y solo muestran patología en los estudios de seguimiento. No obstante, la TAC de cráneo urgente permite la identificación de cualquier lesión que requiera atención quirúrgica de urgencia. Además, ciertos hallazgos son más consistentes con el traumatismo craneoencefálico intencional y la revisión por un neurorradiólogo pediátrico experimentado puede ser de utilidad para diagnosticar estas lesiones.
Por otro lado, la RM cerebral sin contraste es superior en la documentación de la extensión completa de las lesiones intracraneales y puede mostrar pequeñas hemorragias extraaxiales, contusiones parenquimatosas, evidencia de lesión por cizallamiento y anomalías de la fosa posterior que no se detectan en la TAC. Las imágenes ponderadas por difusión pueden detectar una isquemia cerebral no fácilmente perceptible en la TAC y la RM convencionales.
Incluso cuando las lesiones se identifican tanto con la TAC como con la RM, la claridad de esta última a menudo permite una mejor evaluación. Sin embargo, muchos bebés críticamente enfermos pueden no ser capaces de someterse a una RM. Además, debido a que la RM a veces no identifica una hemorragia subaracnoidea o subdural aguda, la RM se suele indicar de tres a siete días después de la lesión, en lugar del momento de ingreso. La RM es la modalidad de neuroimagen preferida para identificar lesiones subagudas y crónicas, al tener la mayor sensibilidad y especificidad.
Fracturas de cráneo
Todos los niños maltratados con fracturas de cráneo en un estudio esquelético justifican una TAC de cráneo para evaluar lesión cerebral. En pacientes con traumatismo craneoencefálico grave u otros hallazgos (p.e. signos de fractura de base de cráneo), una TAC de cráneo puede obviar la necesidad de radiografías simples, especialmente si se realiza una reconstrucción del cráneo en tridimensional a partir de la TAC.
Fracturas espinales
La compresión vertebral y las fracturas del proceso espinoso suelen visualizarse en radiografías simples. Las fracturas complejas deben evaluarse mediante TAC de sección delgada. Las fracturas asociadas con los hallazgos clínicos de la médula espinal o la lesión de la raíz nerviosa (infrecuentes a poco frecuentes en el maltrato infantil) deben ser evaluadas mediante RM.
Lesión torácica
El traumatismo torácico cerrado, ya sea intencional o involuntario, puede provocar contusión pulmonar, neumotórax, derrame pleural, fracturas de costillas, lesiones vasculares y traqueobronquiales. Por tanto, la evaluación radiográfica de la lesión torácica sostenida en el maltrato infantil es la misma que la de la lesión torácica causada por un traumatismo no intencional. Las radiografías de tórax y columna cervical se obtienen típicamente en la evaluación inicial. A continuación, se realiza una tomografía computarizada con contraste intravenoso si el paciente está estable y se sospecha una lesión torácica interna.
Las fracturas de costillas recientes pueden ser difíciles de detectar en las radiografías simples de tórax o parrilla costal. Una radiografía de tórax de cuatro vistas que incluye vistas oblicuas aumenta el número de fracturas de costillas detectadas en posibles víctimas de abuso infantil. Sin embargo, en algunos casos, pueden ser evidentes sólo después de la formación del callo, es decir, 10 a 14 días después. Cuando las decisiones de manejo no pueden esperar el estudio de seguimiento de dos semanas, la detección de fracturas de costillas en el contexto agudo puede mejorarse con otras técnicas radiológicas. Tradicionalmente, este ha sido el papel de la evaluación con radionúclidos.
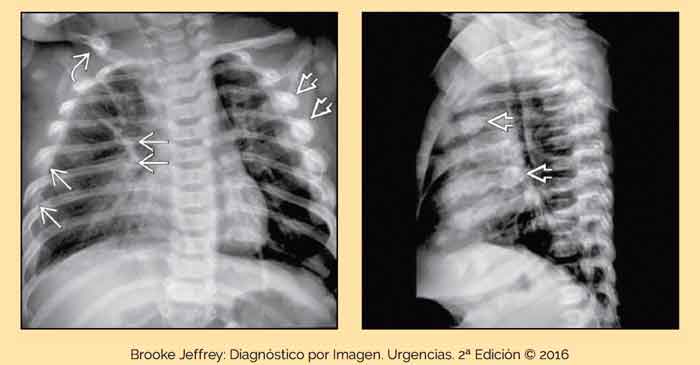
La perforación esofágica traumática y la posterior formación de un absceso se visualizan como edema prevertebral con enfisema subcutáneo en las radiografías simples. La esofagografía de contraste revela la extravasación de material de contraste a través de la ruptura, mientras que la TAC con contraste oral describe los hallazgos característicos de aire extraluminal y el engrosamiento del esófago, así como la extravasación de líquidos y la formación de abscesos. El neumotórax y el hemotórax pueden deberse a lesiones por abuso infantil y son visibles en las radiografías simples como aire y sangre en el espacio pleural, respectivamente.
El quilotórax relacionado con el maltrato infantil se visualiza en una radiografía de tórax como colecciones de líquido pleural unilateral (generalmente del lado izquierdo) o bilateral. El quilotórax puede estar acompañado de fracturas costales, y se deben realizar radiografías detalladas de las costillas, así como un estudio completo del esqueleto, si se cree que el quilotórax es infligido. Otros hallazgos pueden incluir hematoma subdural y hemorragias retinianas.
Lesión abdominal
El traumatismo abdominal cerrado, ya sea intencional o no intencional, puede causar lesiones al hígado, bazo, páncreas, riñón, glándulas suprarrenales, mesenterio o intestinos. Los niños que son maltratados tienen una mayor incidencia de lesiones pancreáticas y hematomas duodenales, lesiones que a menudo son difíciles de detectar sobre la base de una evaluación clínica o radiológica. Hacer el diagnóstico de lesiones intraabdominales en ausencia de antecedente de trauma puede ser difícil, particularmente cuando la presentación se retrasa, como ocurre comúnmente en las lesiones abusivas.
Además, el análisis inicial de laboratorio (BH, electrolitos, pruebas de función hepática y enzimas pancreáticas) puede ser normal poco después de la lesión, y el examen físico puede ser relativamente inespecífico (por ejemplo, sensibilidad abdominal difusa con ruidos peristálticos disminuidos), o incluso normal. Las radiografías en decúbito y bipedestación del abdomen se solicitan típicamente en la evaluación inicial. Estos estudios pueden mostrar líquido intraperitoneal, aire extraluminal, íleo y escoliosis, pero estos hallazgos están presentes en menos del 40% de los pacientes. Las radiografías simples son seguidas de una tomografía computarizada si el paciente está estable y se sospecha una lesión interna.
La tomografía computarizada de abdomen con contraste intravenoso es más sensible que las radiografías simples para detectar signos de lesión hepática, del bazo, de los intestinos, de los riñones o de los vasos sanguíneos principales. La TAC se considera la evaluación de primera línea para lesiones importantes. El contraste intravenoso se usa rutinariamente para definir las lesiones de la vasculatura, el hígado, el bazo, el páncreas, las glándulas suprarrenales y los riñones. Las ventanas óseas simultáneas pueden detectar lesiones asociadas en las costillas, la columna vertebral o la pelvis.
Ultrasonido Abdominal
No se recomienda el ultrasonido abdominal con o sin mediciones seriadas de enzimas hepáticas en lugar de la TAC. Si bien este enfoque puede disminuir la cantidad de exposición a la radiación del niño, es menos sensible y tiene menos probabilidades de identificar lesiones intencionales. Es poco probable que las lesiones detectadas sean clínicamente significativas, pero son importantes como señales de alerta para futuros abusos.
Evaluación Oftalmológica
Se recomienda la interconsulta con un oftalmólogo para un examen de fondo de ojo con dilatación completa en todos los niños menores de cinco años en los que se sospecha fuertemente de traumatismo craneoencefálico. El examen debe realizarse dentro de las 24 a 72 horas para que no se pasen por alto los cambios retinianos transitorios. La detección de hemorragias en la retina puede ser un paso crucial en la identificación del abuso infantil y dirigir la evaluación adicional de manera apropiada.
Los hallazgos retinianos, como las hemorragias retinianas, pueden ser detectados por cualquier médico que esté familiarizado con dichas hemorragias y tenga experiencia con la fundoscopia directa. Los médicos que no sean oftalmólogos también pueden dilatar las pupilas para mejorar la evaluación. Sin embargo, la detección de anomalías intraoculares se optimiza mediante la interconsulta de oftalmología.
La evidencia sugiere que la frecuencia de hemorragias retinianas es baja en niños pequeños con estudios de neuroimagen normales y sin evidencia de traumatismo craneoencefálico en el examen físico. Sin embargo, un examen oftalmológico realizado por un oftalmólogo no es invasivo y parece estar justificado, si está disponible, ante la sospecha elevada de un traumatismo craneal intencional.
Manejo Inicial del Maltrato Infantil
Las lesiones traumáticas justifican la evaluación y el manejo en función del grado de estabilidad del paciente y de acuerdo con los principios de Soporte Vital Avanzado en Trauma. Una vez que la evaluación médica, de laboratorio y radiológica están completas y se atienden las necesidades médicas urgentes del niño, el médico evaluador debe determinar el grado de sospecha de abuso infantil (es decir, si las lesiones parecen haber sido infligidas intencionalmente o adquiridas involuntariamente). Si la consulta con un equipo multidisciplinario (p.e. trabajador social, enfermera, médico con experiencia más amplia en el manejo del maltrato infantil) está disponible, debe realizarse. Tales consultas brindan una oportunidad para:
- Intercambio de información.
- Toma conjunta de decisiones.
- Planificación de un acercamiento a la familia y posterior gestión del caso.
- Apoyo mutuo
La hospitalización puede estar justificada para el tratamiento de ciertas afecciones (por ejemplo, quemaduras, ingestión, lesión neurológica) y también puede estar indicada para la seguridad del niño. En muchas partes del mundo, el informe a una autoridad gubernamental es obligatorio para los casos de sospecha de abuso infantil.
Hospitalización
La necesidad de hospitalización del niño maltratado depende de varios factores. La hospitalización puede estar justificada para el tratamiento de ciertas afecciones traumáticas (p.e. quemaduras, ingestión, lesión neurológica). Dichos pacientes deben recibir interconsulta por un cirujano pediátra para identificar lesiones ocultas y manejar lesiones agudas, especialmente pacientes con lesiones traumáticas múltiples, dado que la evidencia indica mejores resultados cuando dichos pacientes son manejados por cirujanos pediatras en centros de traumatología infantil. Además, la hospitalización puede estar indicada por la seguridad del niño:
- Si se considera que el niño está en riesgo ante el cuidado de los padres hasta que trabajo social realice una evaluación.
- Si es necesario proporcionar un entorno de protección donde el niño pueda ser evaluado exhaustivamente.
En muchas partes del mundo, también se requiere un informe a las autoridades gubernamentales correspondientes para casos de sospecha de maltrato infantil.
Documentación
Es de suma importancia el documentar cada paso de la evaluación y el manejo ante la sospecha de maltrato infantil. El registro de los sucesos debe ser lo más preciso posible; no se deben incluir conclusiones e impresiones. Las declaraciones del niño o los padres deben registrarse como citas directas para disminuir la posibilidad de que se consideren “conjeturas”. Las lesiones deben describirse con el mayor detalle posible. Los esquemas y/o fotografías de alta calidad son útiles para documentar lesiones extensas. Sin embargo, en algunos lugares, se debe obtener el permiso de los padres antes de poder tomar fotografías.
Identificación de lesiones en otros niños en riesgo
Identificar y garantizar la evaluación de todos los demás niños que actualmente comparten un hogar con un niño maltratado es un componente esencial del manejo. Cuando el caso índice es grave o provoca la muerte, se ha reportado maltrato infantil entre otros niños en el hogar hasta en el 72% de los hermanos. En muchos entornos, la responsabilidad final de esta tarea de identificar y evaluar los contactos en el hogar recae en la autoridad gubernamental responsable de la investigación de abuso infantil en colaboración con un equipo especializado. Sin embargo, a veces estos niños son llevados al servicio de urgencias por trabajo social o han acompañado al niño maltratado.
Los niños mayores de dos años deben someterse a una historia clínica completa y un examen físico cuidadoso en busca de hallazgos clínicos que sugieran abuso. Un número limitado de estos pacientes puede necesitar estudios adicionales (por ejemplo, radiografías simples) para evaluar las lesiones agudas. Además de la historia clínica y el examen físico, se recomienda que los niños de dos años de edad o menores que sean familiares de un niño maltratado sean sometidos a una serie esquelética para detectar fracturas por abuso.
Referencias Bibliográficas
Dubowitz H, Bennett S. Physical abuse and neglect of children. Lancet 2007; 369:1891.
Christian CW, Committee on Child Abuse and Neglect, American Academy of Pediatrics. The evaluation of suspected child physical abuse. Pediatrics 2015; 135:e1337.
Finkelhor D, Turner HA, Shattuck A, Hamby SL. Prevalence of Childhood Exposure to Violence, Crime, and Abuse: Results From the National Survey of Children’s Exposure to Violence. JAMA Pediatr 2015; 169:746.
Gilbert R, Fluke J, O’Donnell M, et al. Child maltreatment: variation in trends and policies in six developed countries. Lancet 2012; 379:758.
Farst K, Ambadwar PB, King AJ, et al. Trends in hospitalization rates and severity of injuries from abuse in young children, 1997-2009. Pediatrics 2013; 131:e1796.
Leventhal JM, Gaither JR. Incidence of serious injuries due to physical abuse in the United States: 1997 to 2009. Pediatrics 2012; 130:e847.
Crume TL, DiGuiseppi C, Byers T, et al. Underascertainment of child maltreatment fatalities by death certificates, 1990-1998. Pediatrics 2002; 110:e18.
Spencer N, Devereux E, Wallace A, et al. Disabling conditions and registration for child abuse and neglect: a population-based study. Pediatrics 2005; 116:609.
Rosenberg LA, Wissow LS. Effects of maltreatment on the child. In: Child Advocacy for the Clinician, Williams & Wilkins, Philadelphia 1990. p.12.
Klein M, Stern L. Low birth weight and the battered child syndrome. Am J Dis Child 1971; 122:15.
Murphy JF, Jenkins J, Newcombe RG, Sibert JR. Objective birth data and the prediction of child abuse. Arch Dis Child 1981; 56:295.
Benedict MI, White RB. Selected perinatal factors and child abuse. Am J Public Health 1985; 75:780.
Gessner BD, Moore M, Hamilton B, Muth PT. The incidence of infant physical abuse in Alaska. Child Abuse Negl 2004; 28:9.
Strathearn L, Gray PH, O’Callaghan MJ, Wood DO. Childhood neglect and cognitive development in extremely low birth weight infants: a prospective study. Pediatrics 2001; 108:142.
Herrenkohl TI, Sousa C, Tajima EA, et al. Intersection of child abuse and children’s exposure to domestic violence. Trauma Violence Abuse 2008; 9:84.
Degue S, Dilillo D. Is animal cruelty a “red flag” for family violence? Investigating co-occurring violence toward children, partners, and pets. J Interpers Violence 2009; 24:1036.
Egami Y, Ford DE, Greenfield SF, Crum RM. Psychiatric profile and sociodemographic characteristics of adults who report physically abusing or neglecting children. Am J Psychiatry 1996; 153:921.
Deans KJ, Thackeray J, Askegard-Giesmann JR, et al. Mortality increases with recurrent episodes of nonaccidental trauma in children. J Trauma Acute Care Surg 2013; 75:161.
Jenny C, Hymel KP, Ritzen A, et al. Analysis of missed cases of abusive head trauma. JAMA 1999; 281:621.
Ellaway BA, Payne EH, Rolfe K, et al. Are abused babies protected from further abuse? Arch Dis Child 2004; 89:845.
Connell CM, Bergeron N, Katz KH, et al. Re-referral to child protective services: the influence of child, family, and case characteristics on risk status. Child Abuse Negl 2007; 31:573.
Thackeray JD. Frena tears and abusive head injury: a cautionary tale. Pediatr Emerg Care 2007; 23:735.
Oral R, Yagmur F, Nashelsky M, et al. Fatal abusive head trauma cases: consequence of medical staff missing milder forms of physical abuse. Pediatr Emerg Care 2008; 24:816.
Sheets LK, Leach ME, Koszewski IJ, et al. Sentinel injuries in infants evaluated for child physical abuse. Pediatrics 2013; 131:701.
Petska HW, Sheets LK. Sentinel injuries: subtle findings of physical abuse. Pediatr Clin North Am 2014; 61:923.
Petska HW, Sheets LK, Knox BL. Facial bruising as a precursor to abusive head trauma. Clin Pediatr (Phila) 2013; 52:86.
Thorpe EL, Zuckerbraun NS, Wolford JE, Berger RP. Missed opportunities to diagnose child physical abuse. Pediatr Emerg Care 2014; 30:771.
King WK, Kiesel EL, Simon HK. Child abuse fatalities: are we missing opportunities for intervention? Pediatr Emerg Care 2006; 22:211.
Wood J. Occult fracture screening in young children at pediatric and non-pediatric hspitals. The Helfer Society Annual Meeting, April 7, 2014, Annapolis, MD.
Wood JN, Feudtner C, Medina SP, et al. Variation in occult injury screening for children with suspected abuse in selected US children’s hospitals. Pediatrics 2012; 130:853.
Wood JN, Hall M, Schilling S, et al. Disparities in the evaluation and diagnosis of abuse among infants with traumatic brain injury. Pediatrics 2010; 126:408.
Hettler J, Greenes DS. Can the initial history predict whether a child with a head injury has been abused? Pediatrics 2003; 111:602.
Feldman KW, Bethel R, Shugerman RP, et al. The cause of infant and toddler subdural hemorrhage: a prospective study. Pediatrics 2001; 108:636.
Helfer RE, Slovis TL, Black M. Injuries resulting when small children fall out of bed. Pediatrics 1977; 60:533.
Nimityongskul P, Anderson LD. The likelihood of injuries when children fall out of bed. J Pediatr Orthop 1987; 7:184.
Levene S, Bonfield G. Accidents on hospital wards. Arch Dis Child 1991; 66:1047.
Lyons TJ, Oates RK. Falling out of bed: a relatively benign occurrence. Pediatrics 1993; 92:125.
Ruddick C, Platt MW, Lazaro C. Head trauma outcomes of verifiable falls in newborn babies. Arch Dis Child Fetal Neonatal Ed 2010; 95:F144.
Monson SA, Henry E, Lambert DK, et al. In-hospital falls of newborn infants: data from a multihospital health care system. Pediatrics 2008; 122:e277.
Joffe M, Ludwig S. Stairway injuries in children. Pediatrics 1988; 82:457.
Chiaviello CT, Christoph RA, Bond GR. Stairway-related injuries in children. Pediatrics 1994; 94:679.
Zielinski AE, Rochette LM, Smith GA. Stair-related injuries to young children treated in US emergency departments, 1999-2008. Pediatrics 2012; 129:721.
Belechri M, Petridou E, Trichopoulos D. Bunk versus conventional beds: a comparative assessment of fall injury risk. J Epidemiol Community Health 2002; 56:413.
Mack KA, Gilchrist J, Ballesteros MF. Bunk bed-related injuries sustained by young children treated in emergency departments in the United States, 2001-2004, National Electronic Injury Surveillance System – All Injury Program. Inj Prev 2007; 13:137.
D’Souza AL, Smith GA, McKenzie LB. Bunk bed-related injuries among children and adolescents treated in emergency departments in the United States, 1990-2005. Pediatrics 2008; 121:e1696.
Powell EC, Jovtis E, Tanz RR. Incidence and description of high chair-related injuries to children. Ambul Pediatr 2002; 2:276.
Schalamon J, Ainoedhofer H, Saxena AK, et al. Falls from highchairs. Eur J Pediatr 2006; 165:732.
Smith GA, Bowman MJ, Luria JW, Shields BJ. Babywalker-related injuries continue despite warning labels and public education. Pediatrics 1997; 100:E1.
Huntimer CM, Muret-Wagstaff S, Leland NL. Can falls on stairs result in small intestine perforations? Pediatrics 2000; 106:301.
Chadwick DL, Bertocci G, Castillo E, et al. Annual risk of death resulting from short falls among young children: less than 1 in 1 million. Pediatrics 2008; 121:1213.
Ehsani JP, Ibrahim JE, Bugeja L, Cordner S. The role of epidemiology in determining if a simple short fall can cause fatal head injury in an infant: a subject review and reflection. Am J Forensic Med Pathol 2010; 31:287.
Allasio D, Fischer H. Immersion scald burns and the ability of young children to climb into a bathtub. Pediatrics 2005; 115:1419.
Wood J, Rubin DM, Nance ML, Christian CW. Distinguishing inflicted versus accidental abdominal injuries in young children. J Trauma 2005; 59:1203.
Farrell C, Rubin DM, Downes K, et al. Symptoms and time to medical care in children with accidental extremity fractures. Pediatrics 2012; 129:e128.
Clark KD, Tepper D, Jenny C. Effect of a screening profile on the diagnosis of nonaccidental burns in children. Pediatr Emerg Care 1997; 13:259.
Hight DW, Bakalar HR, Lloyd JR. Inflicted burns in children. Recognition and treatment. JAMA 1979; 242:517.
Harper NS, Feldman KW, Sugar NF, et al. Additional injuries in young infants with concern for abuse and apparently isolated bruises. J Pediatr 2014; 165:383.
Sugar NF, Taylor JA, Feldman KW. Bruises in infants and toddlers: those who don’t cruise rarely bruise. Puget Sound Pediatric Research Network. Arch Pediatr Adolesc Med 1999; 153:399.
Pierce MC, Magana JN, Kaczor K, et al. The Prevalence of Bruising Among Infants in Pediatric Emergency Departments. Ann Emerg Med 2016; 67:1.
Kemp AM, Dunstan F, Nuttall D, et al. Patterns of bruising in preschool children–a longitudinal study. Arch Dis Child 2015; 100:426.
Pierce MC, Kaczor K, Aldridge S, et al. Bruising characteristics discriminating physical child abuse from accidental trauma. Pediatrics 2010; 125:67.
Dunstan FD, Guildea ZE, Kontos K, et al. A scoring system for bruise patterns: a tool for identifying abuse. Arch Dis Child 2002; 86:330.
Randeberg LL, Winnem AM, Langlois NE, et al. Skin changes following minor trauma. Lasers Surg Med 2007; 39:403.
Sirakova MA, Debelle G. Identifying human bite marks in children. Paediatr Child Health 2014; 24:550.
Kemp A, Maguire SA, Sibert J, et al. Can we identify abusive bites on children? Arch Dis Child 2006; 91:951.
Bariciak ED, Plint AC, Gaboury I, Bennett S. Dating of bruises in children: an assessment of physician accuracy. Pediatrics 2003; 112:804.
Pilling ML, Vanezis P, Perrett D, Johnston A. Visual assessment of the timing of bruising by forensic experts. J Forensic Leg Med 2010; 17:143.
Kemp AM, Maguire SA, Nuttall D, et al. Bruising in children who are assessed for suspected physical abuse. Arch Dis Child 2014; 99:108.
Carpenter RF. The prevalence and distribution of bruising in babies. Arch Dis Child 1999; 80:363.
Fischer H, Hammel PW, Dragovic LJ. Images in clinical medicine. Human bites versus dog bites. N Engl J Med 2003; 349:e11.
Whittaker DK, Brickley MR, Evans L. A comparison of the ability of experts and non-experts to differentiate between adult and child human bite marks using receiver operating characteristic (ROC) analysis. Forensic Sci Int 1998; 92:11.
Sweet D, Lorente M, Lorente JA, et al. An improved method to recover saliva from human skin: the double swab technique. J Forensic Sci 1997; 42:320.
da Fonseca MA, Feigal RJ, ten Bensel RW. Dental aspects of 1248 cases of child maltreatment on file at a major county hospital. Pediatr Dent 1992; 14:152.
Naidoo S. A profile of the oro-facial injuries in child physical abuse at a children’s hospital. Child Abuse Negl 2000; 24:521.
Fisher-Owens SA, Lukefahr JL, Tate AR, et al . Oral and dental aspects of child abuse and neglect. Pediatrics 2017; 140:e20171487.
Dorfman MV, Metz JB, Feldman KW, et al. Oral injuries and occult harm in children evaluated for abuse. Arch Dis Child 2018; 103:747.
Maguire S, Moynihan S, Mann M, et al. A systematic review of the features that indicate intentional scalds in children. Burns 2008; 34:1072.
Hodgman EI, Pastorek RA, Saeman MR, et al. The Parkland Burn Center experience with 297 cases of child abuse from 1974 to 2010. Burns 2016; 42:1121.
Kemp AM, Jones S, Lawson Z, Maguire SA. Patterns of burns and scalds in children. Arch Dis Child 2014; 99:316.
Maguire S, Okolie C, Kemp AM. Burns as a consequence of child maltreatment. Paediatr Child Health 2014; 24:557.
Faller-Marquardt M, Pollak S, Schmidt U. Cigarette burns in forensic medicine. Forensic Sci Int 2008; 176:200.
Kemp AM, Maguire SA, Lumb RC, et al. Contact, cigarette and flame burns in physical abuse: a systematic review. Child Abuse Rev 2014; 23:35.
Frechette A, Rimsza ME. Stun gun injury: a new presentation of the battered child syndrome. Pediatrics 1992; 89:898.
Fagen KE, Shalaby-Rana E, Jackson AM. Frequency of skeletal injuries in children with inflicted burns. Pediatr Radiol 2015; 45:396.
Pawlik MC, Kemp A, Maguire S, et al. Children with burns referred for child abuse evaluation: Burn characteristics and co-existent injuries. Child Abuse Negl 2016; 55:52.
Angel C, Shu T, French D, et al. Genital and perineal burns in children: 10 years of experience at a major burn center. J Pediatr Surg 2002; 37:99.
MORITZ AR, HENRIQUES FC Jr. The reciprocal relationship of surface temperature and time in the production of hyperthermic cutaneous injury. Am J Pathol 1947; 23:897.
Feldman KW. Help needed on hot water burns. Pediatrics 1983; 71:145.
Maguire SA, Upadhyaya M, Evans A, et al. A systematic review of abusive visceral injuries in childhood–their range and recognition. Child Abuse Negl 2013; 37:430.





