Rickettsiosis, Anaplasmosis y Ehrlichiosis: Diagnóstico y Tratamiento.
Las rickettsiosis son enfermedades infecciosas consideradas reemergentes y de amplia distribución mundial. Debido a la gran variabilidad y la presentación no específica, es complicado realizar un diagnóstico certero y tratamiento oportuno, convirtiéndolas en enfermedades incapacitantes y de pronóstico desfavorable cuando no se abordan a tiempo. A continuación te presentamos lo que debes saber en tu práctica clínica sobre las Rickettsiosis más prevalentes, la Anaplasmosis y la Ehrlichiosis.
Rickettsiosis
Rickettsia rickettsii es la causante de la Fiebre Manchada de las Montañas Rocosas (FMMR). Se considera la principal y más grave de su tipo; se trata de una bacteria gramnegativa intracelular obligada, vehiculada por garrapatas; siendo los principales artrópodos hospedadores Rhipicephalus sanguineus (en su mayoría), seguido de Amblyomma cajennense y Dermacentor andersoni.
Otros patógenos que destacan son Rickettsia conorii, la cual causa la Fiebre Maculosa Mediterránea; Rickettsia typhi causante del Tifus murino; Rickettsia prowazekii responsable de Tifus epidémico y la enfermedad recidivante Brill-Zinsser; así como Rickettsia akari de la Rickettsiosis pustulosa. Además, encontramos a Ehrlichia Chaffeensis como agente etiológico de la Ehrlichiosis Monocítica Humana (EMH) y a Anaplasma phagocytophila causante de Anaplasmosis Granulocítica Humana (AGH).
Las Rickettsiosis son prevalentes en diversas áreas geográficas a lo largo del Pacifico, al menos en 44 estados de Estados Unidos, México, Centroamérica y Sudamérica (Panamá, Colombia, Costa Rica, Argentina y Brasil) y en Medio Oriente, Europa y países Asiáticos; aunque son pocas las regiones que poseen registro de casos en el continente americano, la mayoría de las veces debido al desconocimiento clínico y el consecuente subregistro, se tiene presente que la temporada de mayor auge ocurre entre los meses de Abril y Septiembre.
Las diversas especies de Rickettsias, Anaplasma y Ehrlichia
Tanto las Rickettsias, como Anaplasma y Ehrlichia pertenecen a la estirpe Alphaproteobacteria y se dividen en sus respectivos géneros. A continuación el detalle de las especies.
| ESPECIE | GRUPO | ENFERMEDAD | VECTOR | ARTRÓPODO HOSPEDADOR | DISTRIBUCIÓN |
|---|---|---|---|---|---|
| Rickettsia | R. rickettsii | Fiebre manchada de las montañas rocosas | Garrapata | Rhipicephalus sanguineus, Ambylomma cajennense, Dermacentor andersoni | America Norte centro y sur |
| R. conorii | Fiebre maculosa mediterranea | Garrapata | Rhipicephalus sanguineus | Mediterráneo , India, Mar caspio, África | |
| R. parkeri | Garrapata | Amblyomma maculatum | América | ||
| R. akari | Rickettsiosis pustulosa | Acaros | Liponyssoides sanguineus | Mundial | |
| R. prowazekii | Tifus epidemico | Piojos | Pediculus humanus corporis, Amblyomma | Mundial | |
| R. typhi | Tifus murino | Pulga | Xenopsylla cheopis, Ctenocephalides felis | Mundial | |
| Ehrlichia | E.chaffeensis | Fiebre monocítica americana | Garrapata | Amblyomma americanum | Sur y sureste de Norteamérica |
| Anaplasma | A. phagocytophilum | Fiebre granulocítica humana | Garrapata | Ixodes ricinus, Ixodes scapularis | Europa y Noroeste de EU |
Piensa en Rickettsiosis cuando…
El principal factor de riesgo a tener en mente son las personas que han hecho viajes recientes a zonas consideradas endémicas. Por otra parte también son susceptibles las personas que habitan en condiciones de hacinamiento, rurales o con poca higiene. Ojo si tu paciente tiene por profesión u oficio contacto estrecho con posibles hospederos (perros, roedores, animales no domesticados), p.e. agricultores, guardabosques, ganaderos; sobre todo si los animales carecen de revisiones veterinarias.
¡Así se presenta tu paciente!
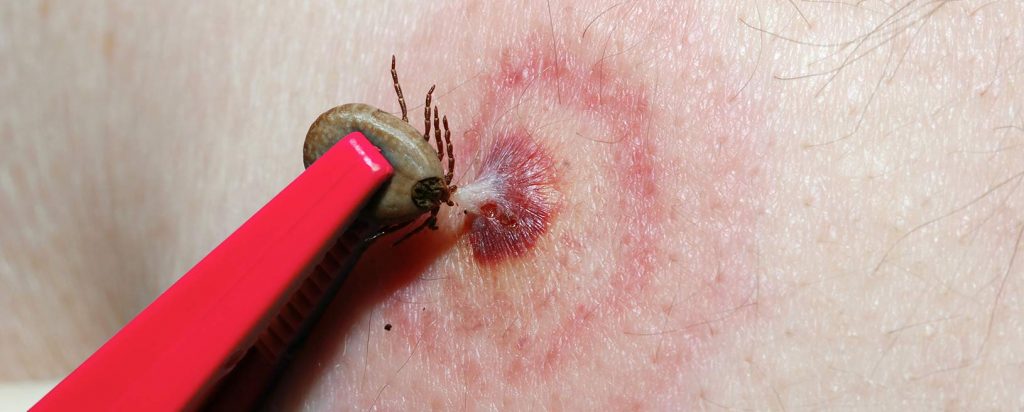
La garrapata pica regurgitando saliva, contaminada con el organismo, en la piel, siendo un proceso indoloro y asintomático, por lo que se considera “silencioso”. Por tanto, la mayoría de las veces el paciente no se percata que fue víctima de la garrapata sino hasta 2-14 días posteriores, es decir, durante el tiempo de incubación que es cuando comienza la sintomatología. En este mismo periodo algunos, más no la mayoría, desarrollan una escara necrótica en la zona de pinchazo de la garrapata debido al proceso de vasculitis ocasionado.
Sin embargo, existen manifestaciones clínicas inespecíficas tales como malestar generalizado, mialgias, fiebre, cefalea, náusea, vómito, anorexia, diarrea, dolor abdominal, hepatoesplenomegalia, adenopatías; mismas que pueden darnos abundantes posibilidades diagnósticas a considerar.
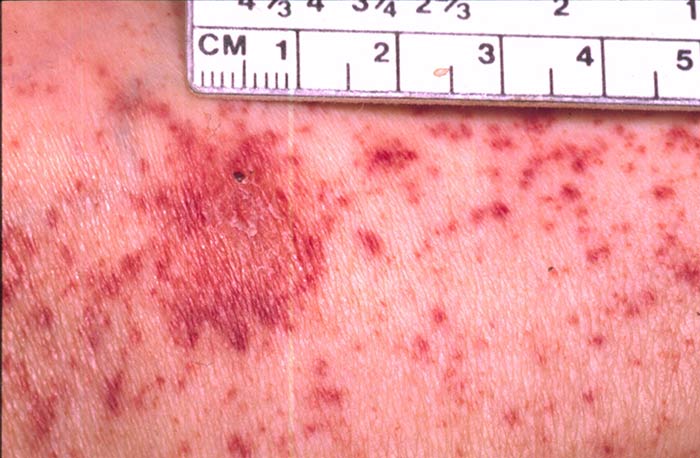
Se debe tener presente el diagnóstico de Rickettsiosis cuando existe este abanico de sintomatología inespecífica acompañado del exantema o erupción de tipo macular. Esta última tiene predominio en palmas y plantas y, con el paso de los días, se generaliza convirtiéndose de petequial a purpúrico; puede o no aparecer y en casos graves se convierte en zonas de necrosis y gangrena por la afección vascular.
FMMR y formas fulminantes
La afección del paciente depende de la subespecie implicada y de su estado inmunológico. En cuanto a la FMMR y las formas fulminantes, se presentan antes de los 5 días de evolución, y generalmente afectan al SNC pudiendo originar confusión, letargo, convulsiones, meningitis, coma, afección cardiaca, arritmias, miocarditis; afección renal por hipovolemia, hipoalbuminemia, necrosis tubular aguda e inclusive puede llegar a requerir hemodiálisis. Además, puede haber afección hepática, elevando enzimas hepáticas, ictericia por hemólisis, trombopenia, anemia, coagulopatías, síndrome de falla multiorgánica, choque y muerte.
Signos y Sintomas de la Rickettsiosis, Anaplasmosis y Ehrlichiosis
| GRUPO | NOMBRE | ERUPCION | MANCHA ESCARA NEGRA | GANGLIO LINFATICO REGIONAL | FIEBRE | TASA DE LETALIDAD |
|---|---|---|---|---|---|---|
| R. rickettsii | Fiebre manchada de las montañas rocosas | Purpúrica | Rara | No | Si | Elevada |
| R. conorii | Maculosa mediterranea | Papular | Si | No | Si | Moderada |
| R. parkeri | Si | Si | No | Si | Baja | |
| R. akari | Rickettsiosis pustulosa | Vesicular | Si | Si | Si | Baja |
| R. prowazekii | Tifus epidemico | Si | No | No | Si | Elevada |
| R. typhi | Tifus murino | Si | No | No | Si | Baja |
| E.chaffeensis | Monocítica americana | No | No | No | Si | Alta |
| A. phagocytophilum | Granulocítica humana | Si | No | Si | Si | Alta |
Estudios que te serán de utilidad
En la Rickettsiosis podemos encontrar en la biometría hemática leucopenia o leucocitosis a expensas de polimorfonucleares. Las plaquetas tienden a permanecer en rangos normales, pero en casos graves se ha reportado el descenso a cifras que varían de 3,000 a 45,000, disminución de los factores de la coagulación y aumento en los tiempos de coagulación pudiendo dar lugar a hemorragias. Las transaminasas hepáticas se elevan ligeramente a expensas de ALT, AST y DHL; hiponatremia por debajo de 135 mEq/l, hipoalbuminemia y elevación de urea y creatinina son las alteraciones más comunes, y a la vez tienes que relacionarlas con la clínica.
En pacientes en los que se toma muestra de líquido cefalorraquídeo (LCR) se observa una pleocitosis linfocítica (neutrofílica en menor medida) <100 células / μL, las proteínas pueden estar ligeramente elevadas 100-200 mg / dL y el nivel de glucosa oscila dentro del rango normal (111-126 mg / dL). La inmunofluorescencia indirecta (IFI) es el Gold Standard en países desarrollados, pero nunca se debe retrasar el inicio terapéutico hasta obtener la confirmación diagnóstica. La IFI se considera positiva cuando los anticuerpos específicos para IgM arrojan titulación 1:64.
Cabe mencionar que conforme pasan los días se va instaurando el cuadro y del 7º al 15º aparece la seroconversión. La prueba de Weil Felix, hoy en día ha caído en desuso. Sin embargo, en países en vías de desarrollo se sigue empleando aunada a la clínica como auxiliar del diagnóstico. Esta prueba determina de forma cruzada los anticuerpos de Rickettsias midiendo anticuerpos para antígenos de Proteus OX 19, se consideran positivos más de 1:160 en casos de epidemia y más de 1:320 en casos aislados.
Anaplasmosis
La anaplasmosis granulocítica humana, causada por Anaplasma phagocytophila, induce una respuesta inflamatoria sistémica que origina neutropenia crónica y las superinfecciones consiguientes. Ixodes scapularis e I. pacificus son los principales vectores, su periodo de incubación va de 5 a 10 días, tu paciente puede cursar asintomático en la enfermedad autolimitada, o en caso contrario, tener una instauración abrupta, como fiebre, malestar generalizado con predominio de manifestaciones gastrointestinales, anorexia, náusea, vómito. En casos severos, pueden llegar a presentar meningitis o encefalitis.
Aunque la tasa de letalidad entre los pacientes que buscan atención médica para la anaplasmosis es <1%, aproximadamente el 7% de los pacientes hospitalizados requieren ingreso a la unidad de cuidados intensivos. Los predictores de un curso más grave incluyen edad avanzada del paciente, inmunosupresión, comorbilidades como diabetes y retraso en el diagnóstico y tratamiento.
Los hallazgos característicos de laboratorio en la anaplasmosis incluyen trombocitopenia, leucopenia, niveles elevados de transaminasas hepáticas, aumento del número de neutrófilos inmaduros y anemia leve. Aunque raro, se puede encontrar en frotis de sangre periférica mórulas al interior de los polimorfonucleares.
Ehrlichiosis
En la ehrlichiosis monocítica humana causada por Ehrlichia chaffeensis, los síntomas aparecen en un rango de 5-14 días con fiebre, cefalea, inyección conjuntival, mialgias y malestar general. Las manifestaciones gastrointestinales predominan en infantes. Aproximadamente un tercio de los pacientes desarrolla un exantema cutáneo, siendo más frecuente en niños que en adultos. Los casos graves se han confundido con púrpura trombocitopénica trombótica (PTT), apendicitis o hepatitis vírica fulminante.
La gravedad de la ehrlichiosis podría estar relacionada, en parte, con factores del huésped, como la edad y el estado inmunológico. Las tasas de letalidad entre las personas inmunodeprimidas son más altas que las de la población general. Los hallazgos característicos de laboratorio en la primera semana de ehrlichiosis por E. chaffeensis incluyen:
- Leucopenia (nadir usualmente 1,300-4,000 células / μL).
- Trombocitopenia (nadir usualmente 50,000-140,000 plaquetas / μL, aunque ocasionalmente <20,000 plaquetas / μL).
- Transaminasas hepáticas con niveles moderadamente elevados.
- La IFI con titulación aislada de 1:25 es diagnóstica.
Tratamiento de la Rickettsiosis, Anaplasmosis y Ehrlichiosis
Es bien sabido que las Rickettsias, Anaplasma y Ehrlichiosis son resistentes a cefalosporinas, aminoglucósidos y penicilinas; mientras que las sulfas no son opción, por lo que las tetraciclinas son las indicadas.
El tratamiento ideal es con doxiciclina, ya sea intravenosa o vía oral, dependiendo de la gravedad del cuadro. Para infantes se indica a dosis de 4 mg/kg/día dividido en dos tomas por dia, y en adultos 100 mg. vía oral cada 12 horas. Se recomienda que la duración sea hasta 3 días posterior a la desaparición de la fiebre para disminuir el riesgo de recaída.
Las tetraciclinas pueden causar manchas dentales cuando se administran a niños menores de ocho años. Sin embargo, el riesgo de tinción dental con doxiciclina es mínimo si se administra un ciclo corto. El cloranfenicol es el medicamento alternativo en caso de pacientes alérgicos, estando contraindicado normalmente en lactantes (síndrome del niño gris) y embarazadas (en quienes se prefiere doxiciclina); la dosis en adultos es de 50-100 mg/kg/día fraccionada en 3 o 4 tomas. El retraso en el inicio del tratamiento suele complicar y agravar el cuadro, por lo que se sugiere instaurarlo antes del 5º día desde la picadura.
Referencias Bibliográficas
GPC 2013 Fiebre Manchada por Rickettsia Rickettsii en población pediátrica y adulta, en el primer y segundo nivel de atención. CMGPC SS-595-13.
Cecil 25a Edición Sección XXIV Enfermedades Infecciosas Capitulo 348 Rickettsiosis pag 2314-2319.
Abarca K, Oteo JA. [Clinical approach and main tick-borne rickettsiosis present in Latin America]. Rev Chilena Infectol. 2014;31(5):569-76.
Rahi M, Gupte MD, Bhargava A, Varghese GM, Arora R. DHR-ICMR Guidelines for diagnosis & management of Rickettsial diseases in India. Indian J Med Res. 2015;141(4):417-22.
Biggs HM, Behravesh CB, Bradley KK, et al. Diagnosis and Management of Tickborne Rickettsial Diseases: Rocky Mountain Spotted Fever and Other Spotted Fever Group Rickettsioses, Ehrlichioses, and Anaplasmosis – United States. MMWR Recomm Rep. 2016;65(2):1-44.
Centers for Disease Control and Prevention.Rocky Mountain Spotted Fever (RMSF); Symptoms, Diagnosis, and Treatment.
Vennila V, Madhu V, Rajesh R, et al. Tetracycline-induced discoloration of deciduous teeth: case series. J Int Oral Health 2014; 6:115.
Cohlan SQ, Bevelander G, Tiamsic T. Growth Inhibition of Prematures Receiving Tetracycline. Am J Dis Child 1963; 105:453.
Cross R, Ling C, Day NP, et al. Revisiting doxycycline in pregnancy and early childhood–time to rebuild its reputation? Expert Opin Drug Saf 2016; 15:367.
Cooper WO, Hernandez-Diaz S, Arbogast PG, et al. Antibiotics potentially used in response to bioterrorism and the risk of major congenital malformations. Paediatr Perinat Epidemiol 2009; 23:18.
Biggs HM, Behravesh CB, Bradley KK, et al. Diagnosis and Management of Tickborne Rickettsial Diseases: Rocky Mountain Spotted Fever and Other Spotted Fever Group Rickettsioses, Ehrlichioses, and Anaplasmosis – United States. MMWR Recomm Rep 2016; 65:1.
Lochary ME, Lockhart PB, Williams WT Jr. Doxycycline and staining of permanent teeth. Pediatr Infect Dis J 1998; 17:429.
Todd SR, Dahlgren FS, Traeger MS, et al. No visible dental staining in children treated with doxycycline for suspected Rocky Mountain Spotted Fever. J Pediatr 2015; 166:1246.
DuPont HL, Hornick RB, Dawkins AT, et al. Rocky Mountain spotted fever: a comparative study of the active immunity induced by inactivated and viable pathogenic Rickettsia rickettsii. J Infect Dis 1973; 128:340.
DuPont HL, Hornick RB, Weiss CF, et al. Evaluation of chloramphenicol acid succinate therapy of induced typhoid fever and rocky mountain spotted fever. N Engl J Med 1970; 282:53.
Breitschwerdt EB, Davidson MG, Aucoin DP, et al. Efficacy of chloramphenicol, enrofloxacin, and tetracycline for treatment of experimental Rocky Mountain spotted fever in dogs. Antimicrob Agents Chemother 1991; 35:2375.
American Academy of Pediatrics (AAP). Red Book: 2012 Report of the Committee on Infectious Diseases, 29, Pickering LK, Baker CJ, Kimberlin DW, Long SS (Eds), American Academy of Pediatrics, Elk Grove, IL 2012.
Wiest DB, Cochran JB, Tecklenburg FW. Chloramphenicol toxicity revisited: a 12-year-old patient with a brain abscess. J Pediatr Pharmacol Ther 2012; 17:182.
Powell DA, Nahata MC. Chloramphenicol: new perspectives on an old drug. Drug Intell Clin Pharm 1982; 16:295.
Archibald LK, Sexton DJ. Long-term sequelae of Rocky Mountain spotted fever. Clin Infect Dis 1995; 20:1122.
Sun LR, Huisman TA, Yeshokumar AK, Johnston MV. Ongoing Cerebral Vasculitis During Treatment of Rocky Mountain Spotted Fever. Pediatr Neurol 2015; 53:434.
Hayes SF, Burgdorfer W. Reactivation of Rickettsia rickettsii in Dermacentor andersoni ticks: an ultrastructural analysis. Infect Immun 1982; 37:779.
Pretzman C, Daugherty N, Poetter K, Ralph D. The distribution and dynamics of Rickettsia in the tick population of Ohio. Ann N Y Acad Sci 1990; 590:227.
Straily A, Drexler N, Cruz-Loustaunau D, et al. Notes from the Field: Community-Based Prevention of Rocky Mountain Spotted Fever – Sonora, Mexico, 2016. MMWR Morb Mortal Wkly Rep 2016; 65:1302.





