Dolor Torácico: Abordaje y Manejo Inicial en Urgencias.

Al estar de guardia en urgencias adultos es frecuente recibir a un paciente que presenta dolor torácico. Revisamos el abordaje y tratamiento de este cuadro clínico, sea de origen cardiovascular o de otra etiología.
El dolor torácico es uno de los síntomas más frecuentes, tanto en la consulta como en urgencias. Es de vital importancia que identifiques las causas más graves de este dolor, como son el IAM (infarto agudo del miocardio), embolismo pulmonar, disección aórtica, neumotórax a tensión y rotura esofágica, de entre las múltiples etiologías posibles.
Dentro de tu abordaje debes considerar las diversas etiologías del dolor torácico. A continuación te presentamos una tabla con las causas de origen cardiovascular y no cardiovascular:
| Origen | Sistema afectado | Etiología |
|---|---|---|
| Cardiovascular | Enfermedad coronaria | Angina de esfuerzo Angina inestable Infarto agudo del miocardio |
| Enfermedad valvular | Estenosis aórtica Insuficiencia aórtica | |
| Miocardiopatías | Hipertrófica Dilatada Miocarditis | |
| Enfermedad pericárdica | Pericarditis aguda | |
| Enfermedad de grandes vasos | Disección aórtica Tromboembolismo pulmonar Hipertensión pulmonar | |
| No Cardiovasculares | Neuromúsculoesquelética | Costocondritis Dolor inespecífico de la pared torácica Fx. costal Radiculopatía cervical o torácica Herpes zóster Artropatías del hombro |
| Gastrointestinales | Reflujo gastroesofágico Espasmo esofágico difuso Gastritis, úlcera péptica Colecistitis Pancreatitis | |
| Toracorrespiratoria | Neumotórax Neumonía Mediastinitis Pleuritis Neoplasias torácicas malignas Enfisema mediastínico | |
| Psicológicas | Psicomatización Episodio conversivo, simulación o ansiedad. |
Oxígeno y Signos Vitales
En el manejo de urgencias del dolor torácico, lo primero que debes hacer es dar apoyo con oxígeno a 2 litros por minuto y asegurar una vía venosa permeable. Además, debes tomar signos vitales y descartar inestabilidad hemodinámica del paciente.
Historia Clínica y Exploración Física Dirigidos en la Evaluación del Dolor Torácico
Seguido de ello, debes realizar una semiología del dolor detallada preguntando el tipo (opresivo, punzante, etc.), localización, irradiación, tiempo de evolución, con qué mejora o empeora y situación durante la que inició. Pregunta además síntomas asociados, antecedentes de enfermedad cardiovascular, factores de riesgo, antecedentes de estudios de dolor torácico o tratamientos del mismo como p.e. cateterismo cardiaco.
Por otro lado, toma en cuenta la edad, factores de riesgo, así como los antecedentes patológicos del paciente. Si el paciente es joven y sin factores de riesgo, orienta tu abordaje hacia enfermedad por reflujo gastroesofágico (GERD). Si el paciente tiene factores de riesgo o antecedentes cardiovasculares inicia el abordaje para un síndrome coronario agudo. En especial si existe el antecedente de diabetes mellitus, angina pectoris estable o infarto agudo del miocardio previo.
Realiza un examen físico rápido y enfocado. Busca signos de complicaciones como edema pulmonar agudo (estertores, sibilancias, ortopnea) o choque cardiogénico (hipotensión, oliguria). Si el dolor torácico cambia con la respiración (pleurítico), la posición o si hay dolor a la palpación en tórax, la probabilidad de origen cardiovascular es baja.
Estudios en la Evaluación del Dolor Torácico
Realiza un electrocardiograma (ECG) a todo paciente que se presente con dolor torácico, preferentemente de 12 derivaciones. El hecho de que el ECG salga con datos “normales”, no descarta un síndrome coronario agudo (SCA). Los datos patológicos del ECG para pensar en un SCA son la elevación del segmento ST, bloqueo completo de rama izquierda, infradesnivel regional de ST o inversión de onda T. Si hay alteraciones de ondas Q y de ondas T, aún sin alterar el segmento ST, la sospecha de un SCA debe incrementarse.
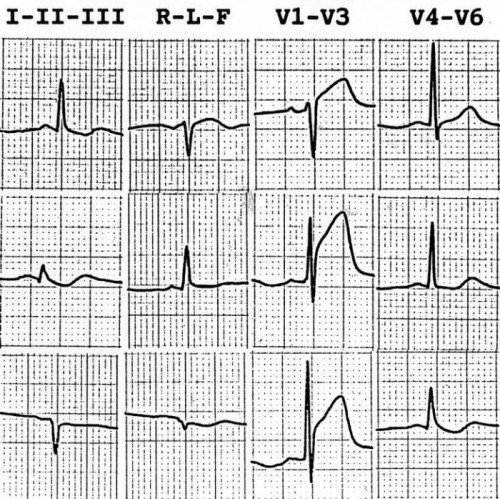
No te olvides de los marcadores cardíacos
Si lo anterior orienta a que el dolor torácico es de origen cardiovascular, debes realizar estudios de marcadores bioquímicos. Solicita troponina I ya que ha demostrado tener buena sensibilidad (90.7%) y especificidad (90.2%) al momento de admisión a urgencias y en las 3 horas posteriores. Ten en cuenta el tiempo de evolución, las características clínicas y los resultados del ECG.
No te olvides de pedir estudios generales como biometría hemática, química sanguínea y tiempos de coagulación. Además, solicita una radiografía simple de tórax a todo paciente con dolor torácico. Ello te ayudará a descartar edema agudo de pulmón o neumotórax. Con la información que habrás recabado hasta este momento, puedes orientarte a si es una causa cardiovascular o no. Busca otras causas incluyendo las potencialmente graves y/o letales.
Abordaje Terapéutico del Dolor Torácico
Si es de origen cardiovascular, inicia tanto las medidas terapéuticas como la monitorización de los signos vitales. De ello depende la supervivencia del paciente en caso de SCA, IAM u otras causas graves de dolor torácico. Debes brindarle alivio del dolor (nitroglicerina y/o morfina) y anticoagulación (si no ha habido datos de sangrado y/o hemorragias, embarazo, úlcera péptica activa, insuficiencia hepática severa, hipertensión arterial severa, tumoración cerebral).
La terapia con oxígeno continuará en caso de que la oximetría de pulso resulte menor a 94%. Si tienes un paciente con enfermedad pulmonar obstructiva crónica (EPOC), mantén la saturación entre 89% y 92% para evitar insuficiencia respiratoria por hipercapnia. Según las guías de práctica clínica para el manejo del síndrome coronario agudo, el tratamiento inmediato es:
- Oxígeno a 3 litros por minuto.
- AAS 150-300 mg sin capa entérica.
- Nitroglicerina 0.4 a 0.8 mg. cada 5 minutos en un máximo de 3 dosis o dinitrato de isosorbide 5 mg. sublingual.
- Morfina para manejo del dolor.
- Iniciar β-bloqueador en ausencia de contraindicaciones.
- Control de la presión arterial (mediante IECAs) en caso de ser necesario.
Debes evitar el uso de betabloqueadores en pacientes con dolor torácico y las siguientes características:
- Signos de insuficiencia cardíaca.
- Datos de bajo gasto.
- Riesgo incrementado para choque cardiogénico (mayor de 70 años, TAS <120 mmHg, taquicardia sinusal >110, frecuencia cardíaca <60).
- Intérvalo PR en el ECG >0.24 segundos.
- Bloqueo cardíaco.
Dentro de la monitorización, revisa si el paciente tiene exacerbaciones de dolor y/u otros síntomas. Checa pulso, frecuencia cardíaca, respiratoria y presión arterial. Mantén una oximetría constante. Si tienes duda con el ECG previo o el paciente presenta una exacerbación de algún signo clínico importante, toma uno nuevo. De ser posible, continúa la monitorización constante con ECG.
Complementa tu exploración física, estudios y tratamiento tanto para las causas cardiovasculares (SCA con o sin elevación de ST, miocarditis, disección aórtica, TEP) como las no cardiovasculares (pancreatitis, esofagitis, síndrome de Tietze). A partir de este momento, habrás completado el manejo y tratamiento inicial e inmediato para el paciente con dolor torácico, sea o no de origen cardiovascular.
Seguimiento del Paciente
Una vez que hayas establecido el diagnóstico inicial e instaurado el tratamiento de base, debes referir a tu paciente con el especialista, en especial en caso de origen cardiovascular del dolor torácico. En caso de que el paciente pueda ser dado de alta, informa sobre datos de alarma y medidas tanto farmacológicas como higiénicodietéticas oportunas.
Referencias Bibliográficas
Martin R. Huecker, MD; Daniel J. O’Brien, MD, FACEP, FAAEM (2015). CURRENT Diagnosis & Treatment Emergency Medicine, 7e. Chapter 14. Chest Pain. McGraw-Hill Medical.
Cecil, R. L., Lee G. y Ausiello. (2013). Cecil Tratado De Medicina Interna. Barcelona: Elsevier.
Guía de práctica clínica: diagnóstico, estratificación y tratamiento hospitalario inicial del paciente con Síndrome Coronario Agudo sin elevación ST, 2010. Ciudad de México, México. Secretaría de Salud.
Mahler, MD, MS. Initial evaluation and management of suspected acute coronary syndrome in the emergency department. In: UpToDate, Post TW (Ed), UpToDate, Waltham, MA. (Accessed onSeptember 05, 2014.)
Rodríguez, J. L. G. (2013). Greenbook: diagnóstico y tratamiento médico. Madrid: Editorial Marbán.
Till Keller, MD et al. (2009). Sensitive Troponin I Assay in Early Diagnosis of Acute Myocardial Infarction. New England Journal of Medicine 361, 868-77.





